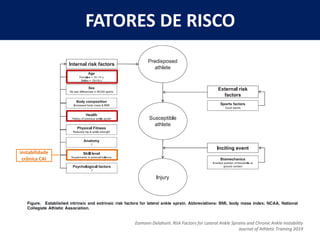
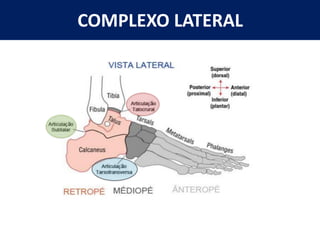
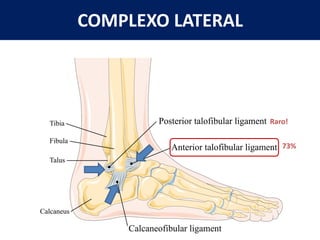
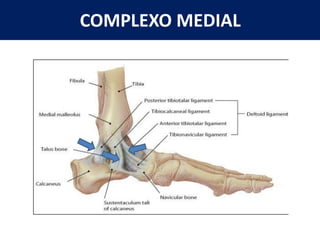
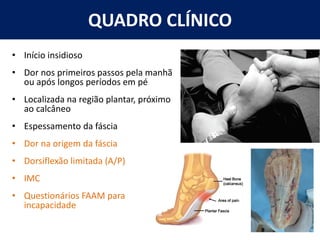
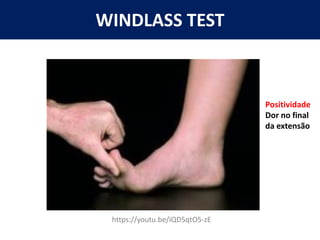
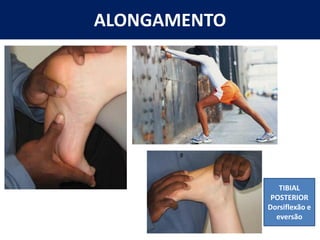
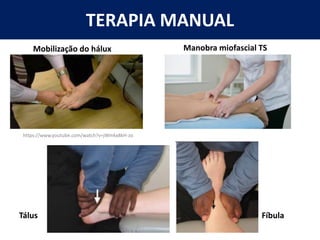
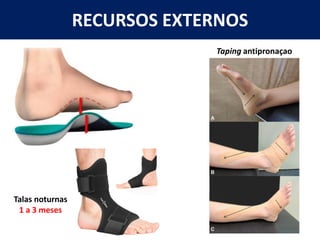
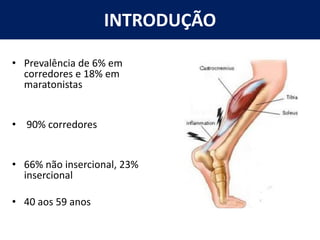
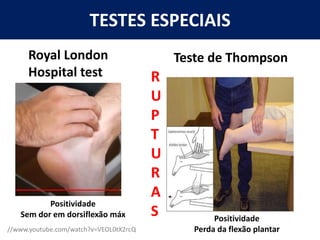
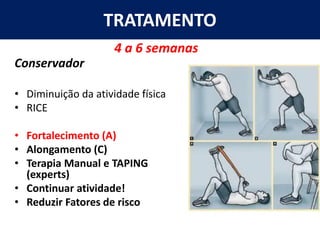
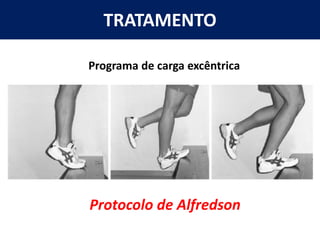
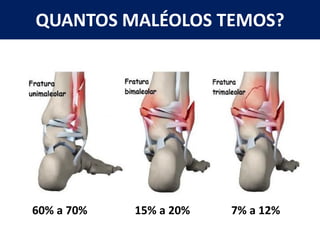
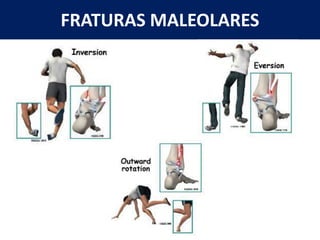
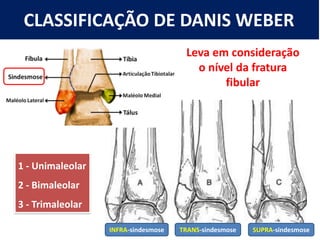
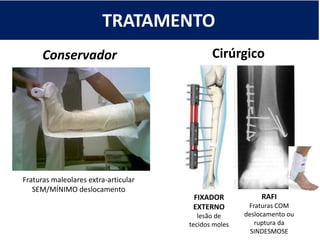
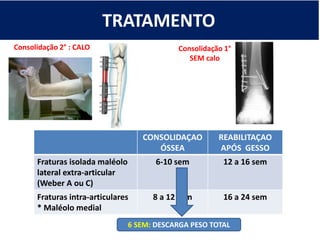
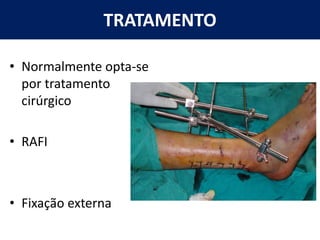
[1] O documento discute avaliação e tratamento conservador de principais disfunções do tornozelo e pé, incluindo entorse de tornozelo, instabilidade crônica, fascite plantar, tendinopatia do tendão calcâneo, fraturas maleolares e fratura do teto tibial.
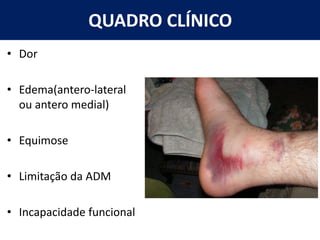
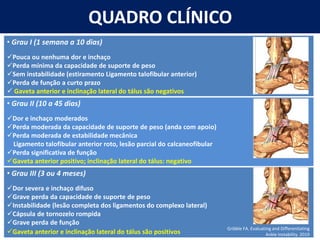
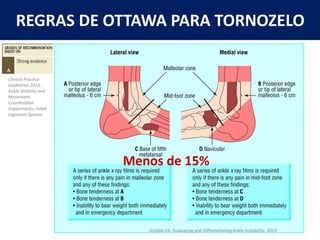
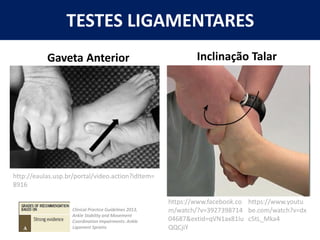
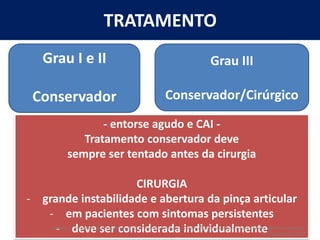
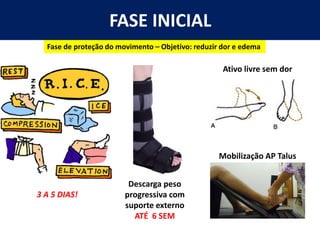
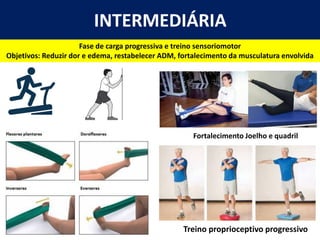
[2] A entorse de tornozelo é classificada em três graus com base na gravidade da lesão dos ligamentos. O tratamento envolve descanso, gelo, compressão e elevação seguidos de exercícios de fortalecimento e