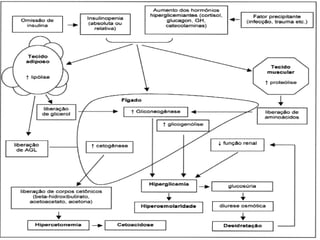
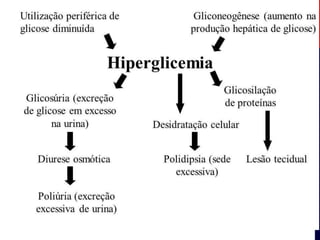
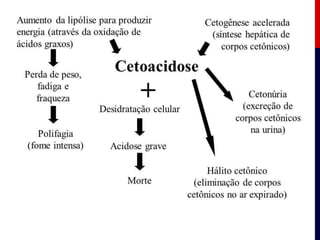
O documento discute a cetoacidose diabética (CAD), uma complicação aguda do diabetes mellitus tipo I e II caracterizada por hiperglicemia, cetonemia e acidose metabólica. A CAD é causada pela falta de insulina e aumento de hormônios contrarreguladores, podendo levar à morte. O tratamento envolve monitorização constante, hidratação, insulinização, correção de eletrólitos como potássio e bicarbonato.

















![Referências
• Barone, B; Rodacki, M; Cenci, M. C. P. Zajdenverg, L.; Milech, A.; Oliveira, J. E. P.
Cetoacidose diabética em adultos: atualização de uma complicação antiga. Arq Bras
Endocrinol Metab; v. 51, n.9, p. 1434-1447, 2007. Disponível em:
<http://www.scielo.br/pdf/abem/v51n9/03.pdf> . Acesso em 02 de fev. de 2015.
• BRANDAO NETO, R. A.; SCALABRINI NETO, A. Cetoacidose diabética: considerações
sobre o tratamento. Rev. Assoc. Med. Bras., São Paulo , v. 47, n. 4, Dec. 2001
. Disponível em: <http://www.scielo.br/scielo.php?script=sci_arttext&pid=S0104-
42302001000400019&lng=en&nrm=iso>. Acessado em:
04 Feb. 2015. http://dx.doi.org/10.1590/S0104-42302001000400019.
• Grossi, S. A. A. O manejo da cetoacidose em pacientes com Diabetes Mellitus: subsídios
para a prática clínica de enfermagem. Rev Esc Enferm USP; v. 40, n.4, p.582-586, 2006.
Disponível em: <http://www.scielo.br/scielo.php?pid=S0080-
62342006000400019&script=sci_arttext>. Acesso em 02 de fev. de 2015.
• MARTINS, H. S... [et al]. Emergências Clínicas: abordagem prática. 3. ed. ampl. e rev.
Barueri, SP: Manole, 2007.
• Sallum, A.; Paranhos, W. O enfermeiro e as situações de emergência. 2º ed. São Paulo:
Editora Atheneu, 2010.](https://image.slidesharecdn.com/cetoacidosediabetica-150303225940-conversion-gate01/85/Cetoacidose-Diabetica-21-320.jpg)
