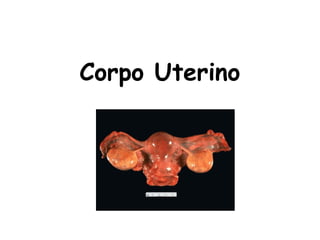
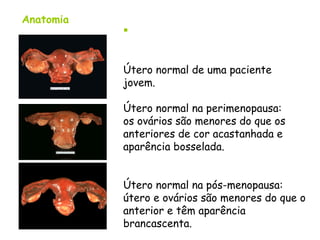
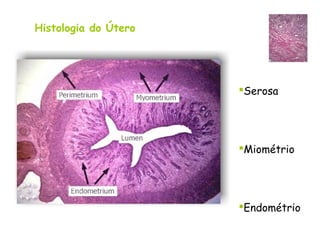
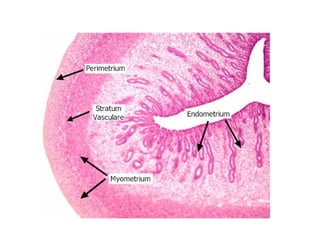
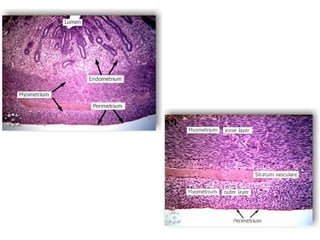
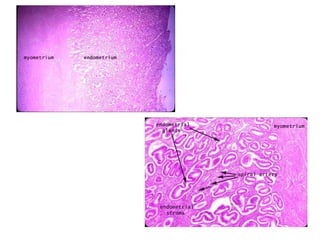
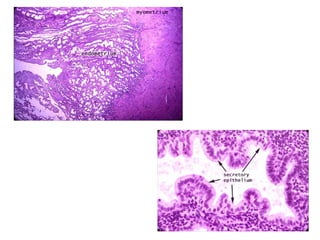
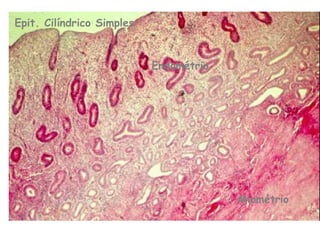
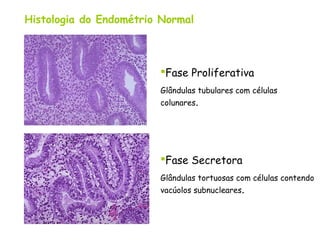
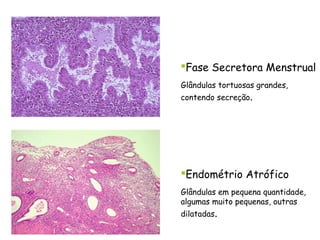
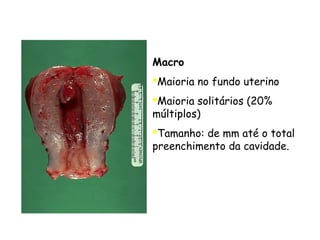
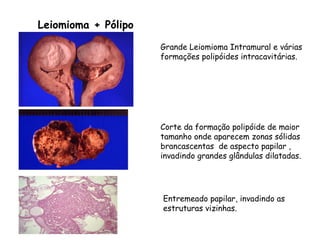
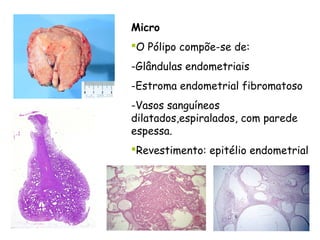
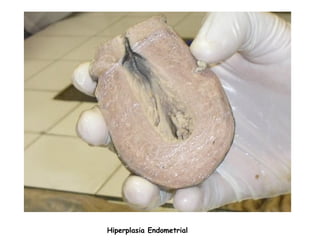
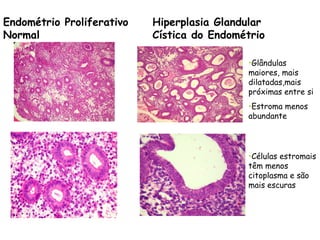
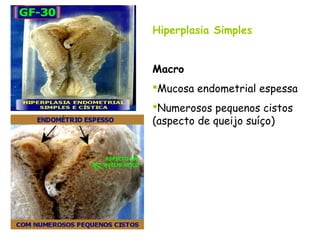
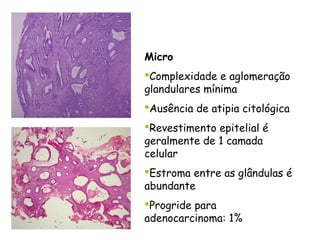
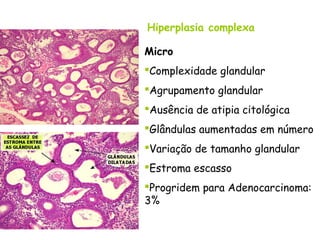
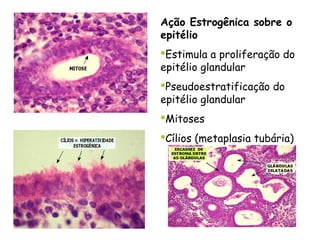
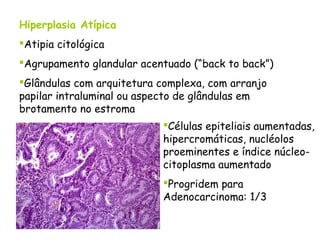
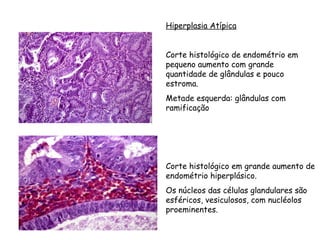
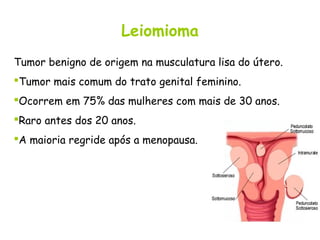
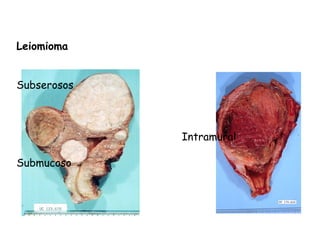
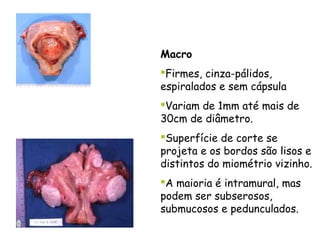
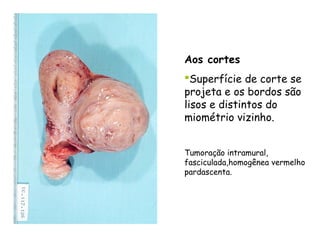
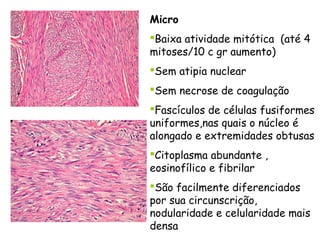
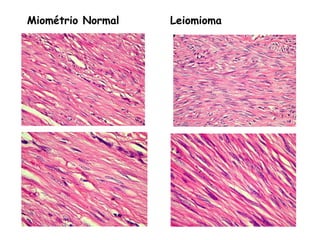
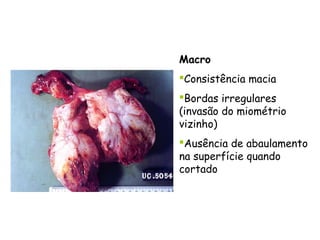
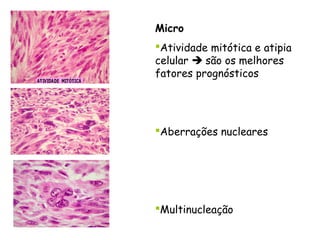
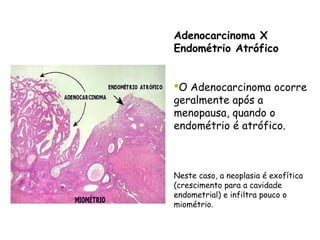
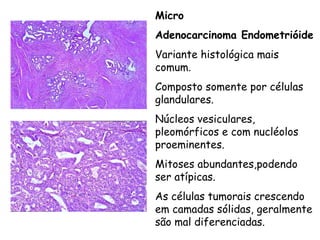
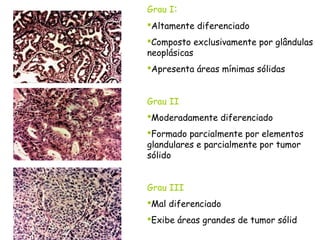
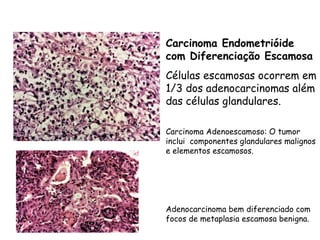
O documento descreve a anatomia, histologia e patologias mais comuns do útero, incluindo pólipos endometriais, hiperplasia endometrial, leiomioma e adenocarcinoma uterino. Apresenta detalhes sobre a macroscopia, microscopia e manifestações clínicas destas condições, assim como fatores de risco e abordagens terapêuticas.