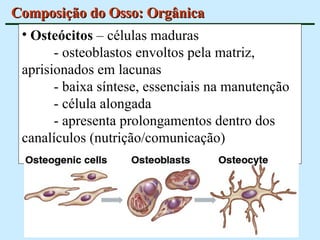
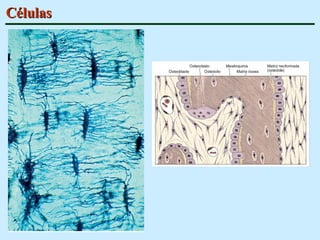
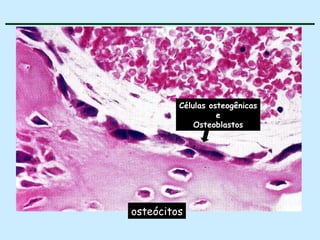
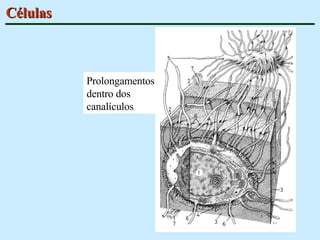
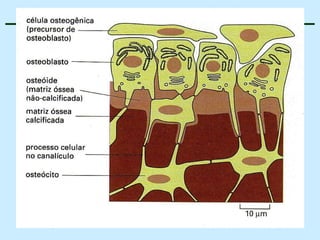
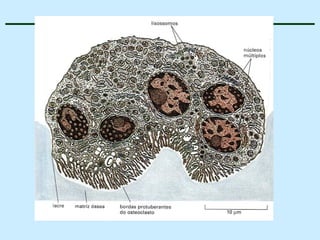
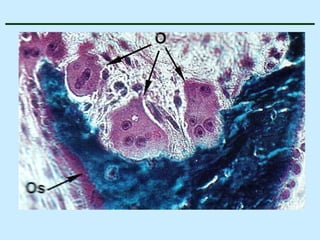
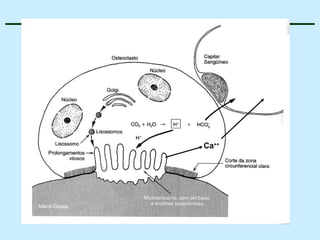
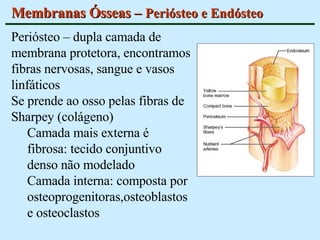
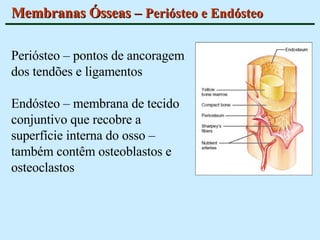
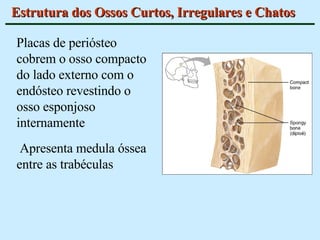
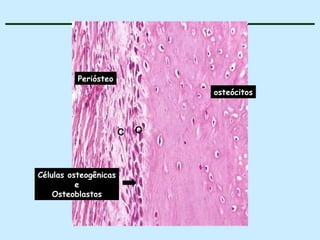
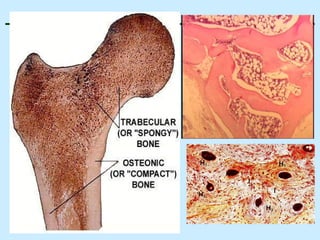
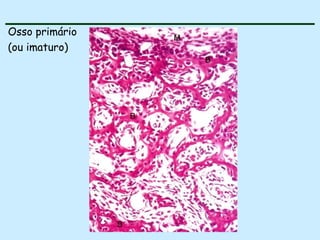
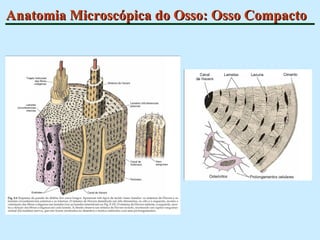
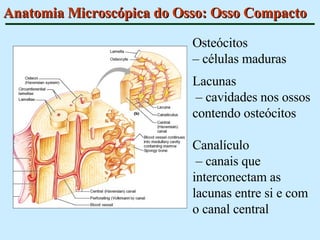
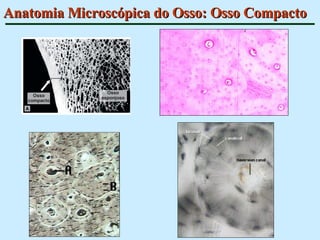
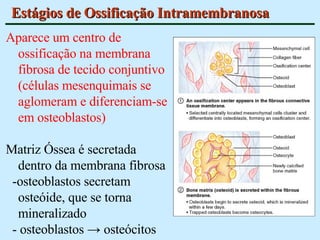
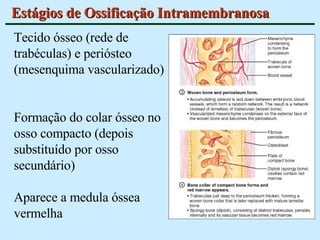
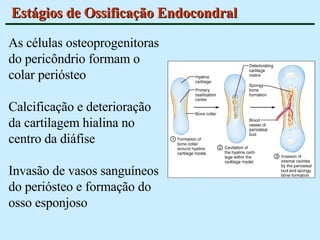
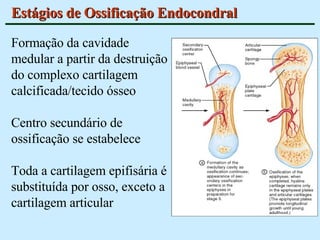
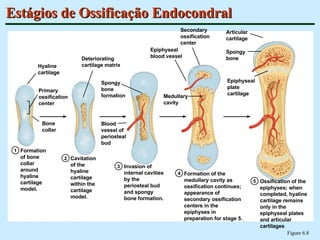
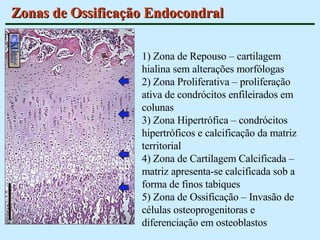
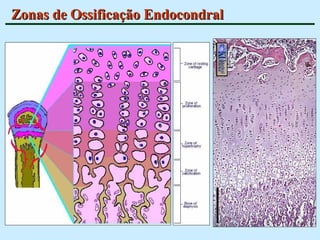
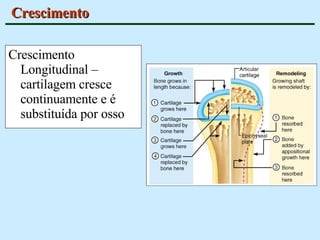
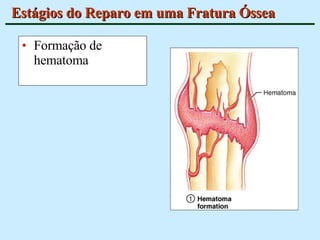
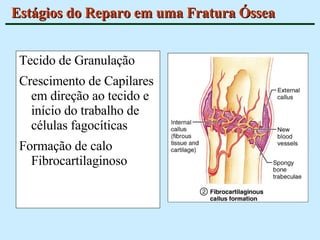
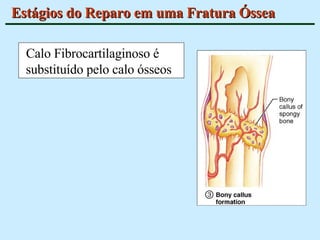
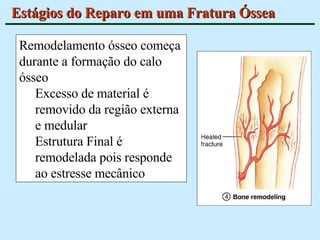
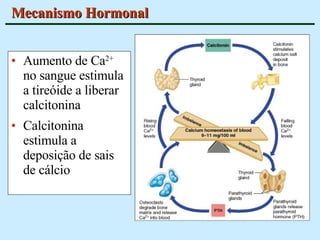
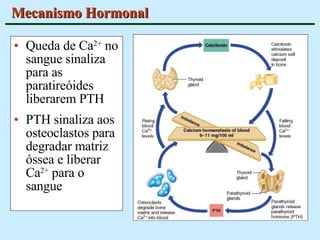
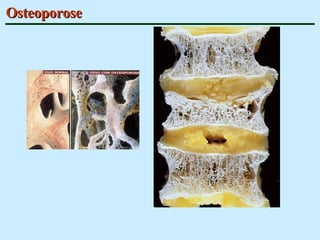
O documento descreve as características do tecido ósseo, incluindo sua composição orgânica e inorgânica, as células que o compõem, como os osteoblastos, osteócitos e osteoclastos, e suas funções no corpo. Também aborda os processos de formação, crescimento e remodelamento ósseo ao longo da vida, bem como distúrbios como a osteoporose.