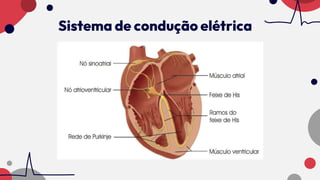
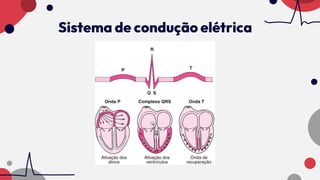
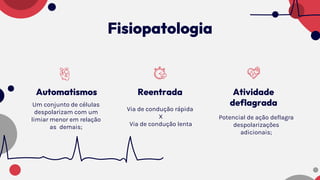
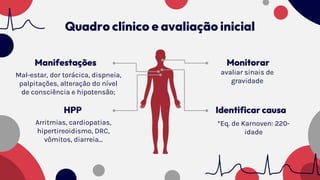
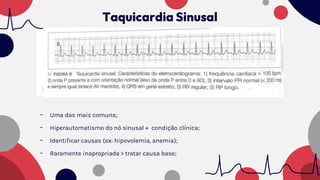
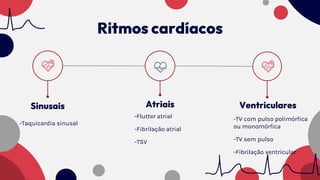
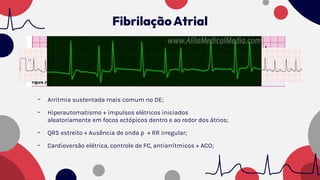
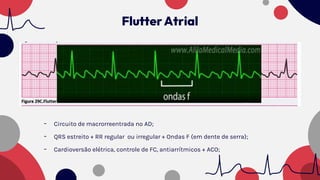
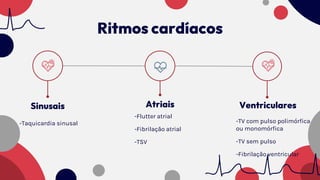
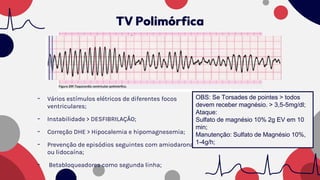
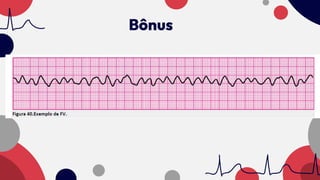
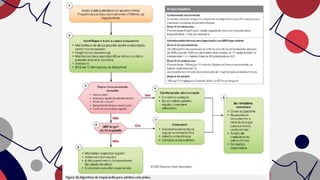
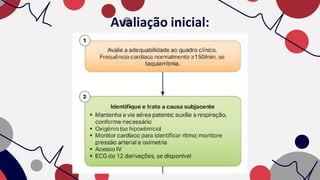
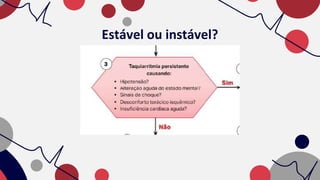
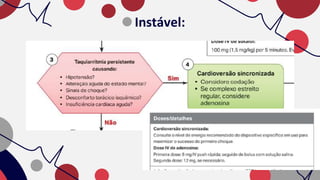
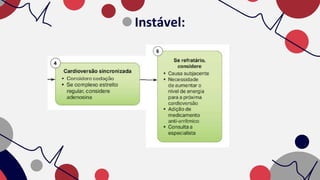
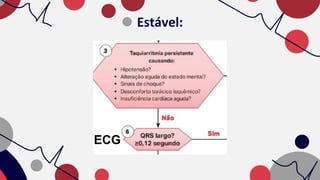
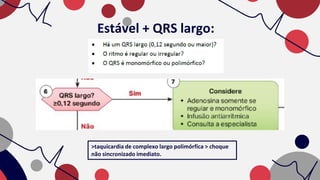
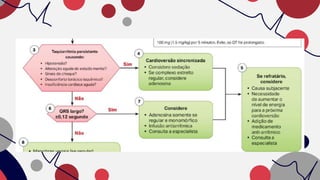
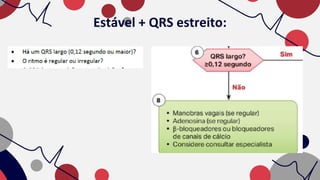
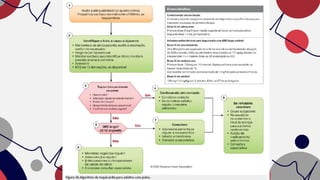
O documento resume as principais taquiarritmias, incluindo sua definição, fisiopatologia, apresentação clínica e abordagem. Ele descreve os principais ritmos cardíacos como taquicardia sinusal, fibrilação e flutter atrial, taquicardia supraventricular e taquicardia ventricular, além de fornecer um algoritmo para o manejo de pacientes com taquicardia com ou sem pulso.