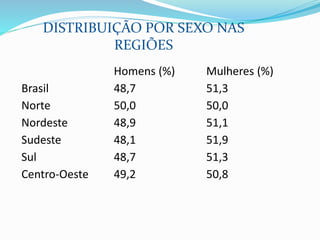
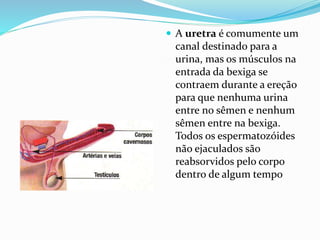
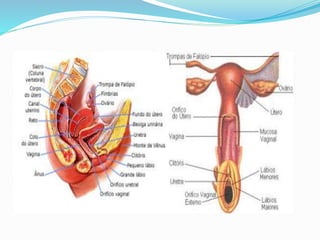
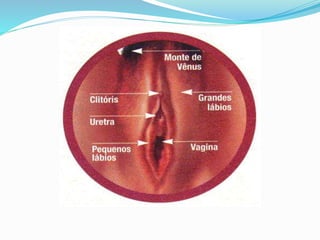
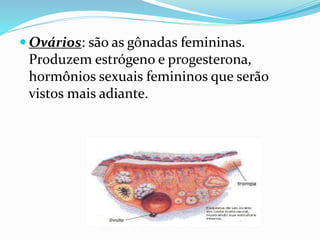
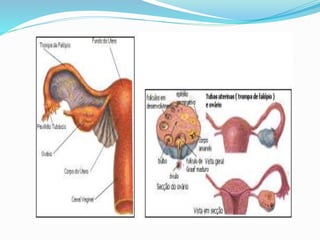
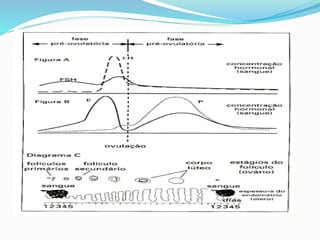
O documento descreve a história da saúde da mulher no Brasil, incluindo conquistas de direitos e programas de saúde implementados. Aborda a distribuição populacional por sexo, mortalidade materna, violência doméstica, planejamento familiar e programas de prevenção e detecção precoce de câncer de mama e colo do útero.