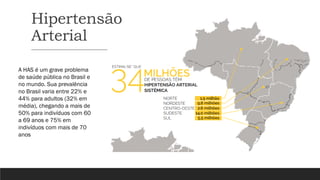
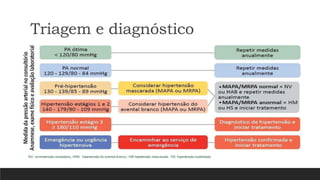
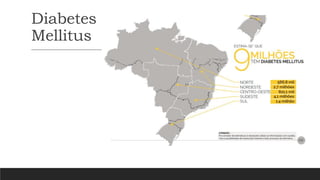
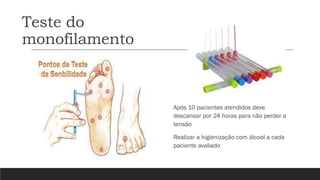
O documento aborda a hipertensão arterial e o diabetes mellitus, discutindo a importância do tratamento, que inclui educação, modificações de hábitos e medicamentos. A hipertensão é um problema de saúde pública com alta prevalência e possui fatores de risco como idade, obesidade e tabagismo, enquanto o diabetes mellitus é um distúrbio metabólico caracterizado por hiperglicemia persistente. O texto destaca a necessidade de monitorização, tratamento personalizado e a importância de hábitos saudáveis na gestão dessas condições para melhorar a qualidade de vida dos pacientes.