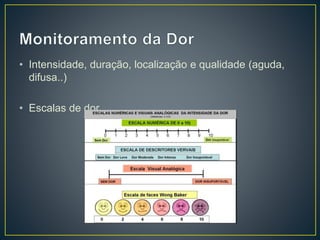
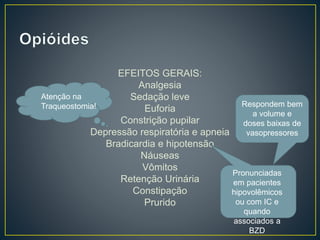
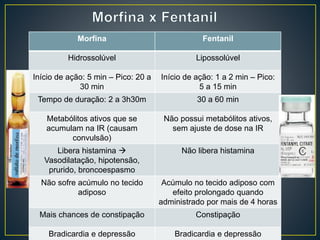
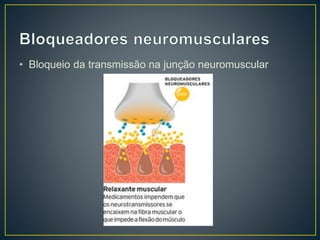
O documento discute os objetivos da analgesia e sedação em UTI, como melhorar o conforto e aliviar o sofrimento dos pacientes de forma a facilitar os cuidados da equipe. Também aborda os principais medicamentos utilizados e seus efeitos, a importância da avaliação sistemática da dor e da sedação dos pacientes e os riscos de sedação excessiva.