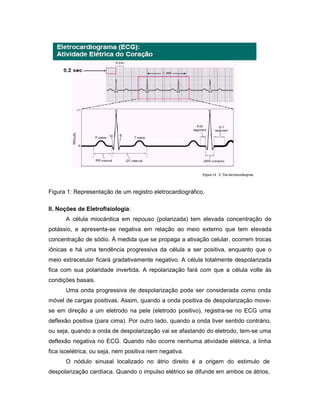
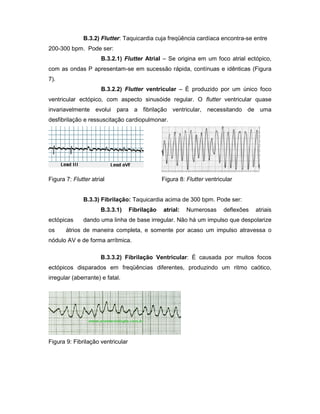
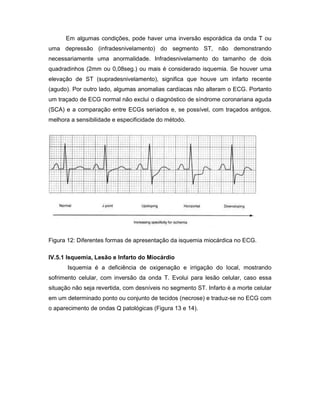
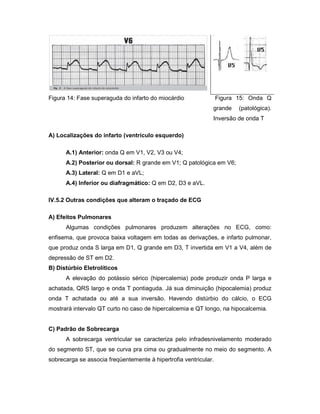
O documento descreve os princípios do eletrocardiograma, incluindo como mede a atividade elétrica do coração através de eletrodos, a análise das ondas P, QRS e T, e as derivações frontais e precordiais. Também explica conceitos de eletrofisiologia cardíaca e analisa anomalias como arritmias, taquicardias e fibrilações.