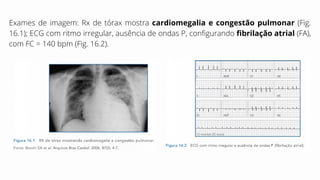
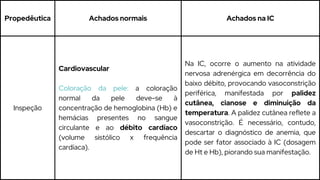
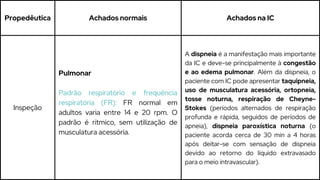
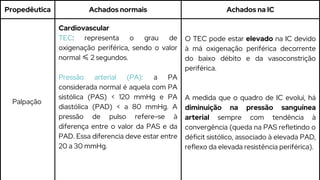
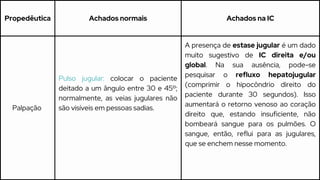
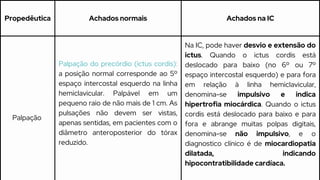
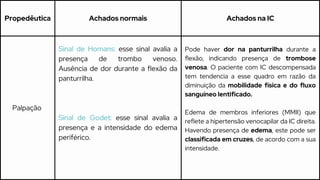
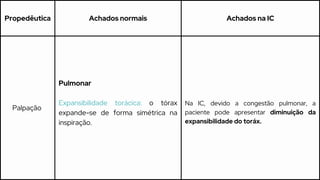
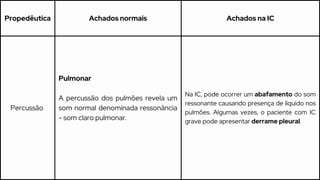
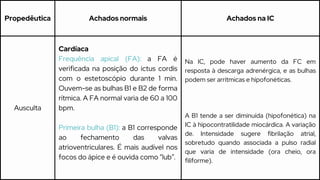
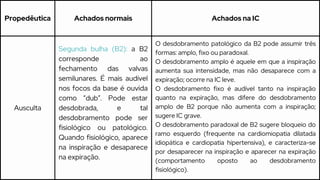
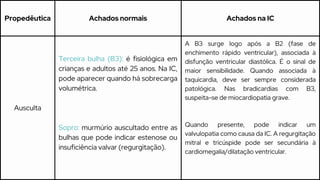
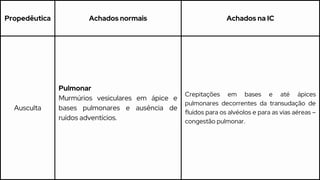
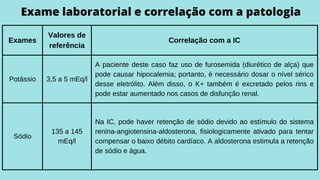
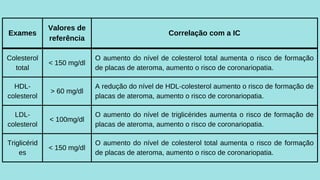
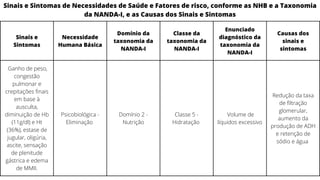
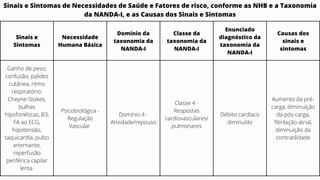
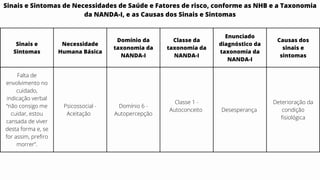
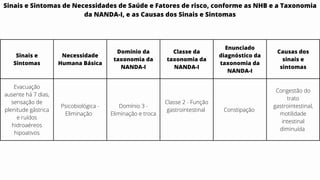
Este caso clínico descreve uma paciente de 70 anos internada com diagnóstico de insuficiência cardíaca descompensada. A paciente apresenta sinais e sintomas como cansaço, ganho de peso, redução do volume urinário e tosse persistente. Exames físicos revelam estase jugular, pulmões com crepitações e edema nos membros inferiores. Exames laboratoriais mostram disfunção renal e eletrólitos alterados.