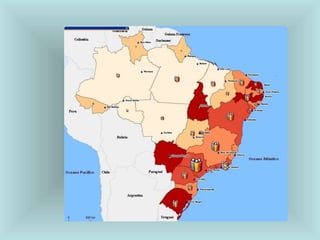
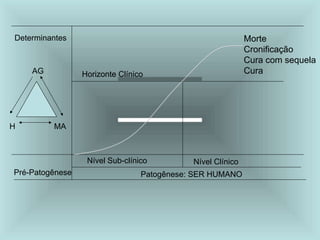
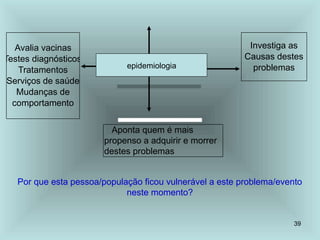
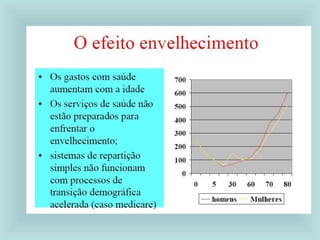
O documento explora o processo de saúde e doença, enfatizando a saúde como um estado biopsicosocial e a doença como resultado do desequilíbrio entre o homem e o ambiente. Discute diversas teorias causais das doenças ao longo da história e destaca a importância da determinação social na saúde, além de apresentar conceitos fundamentais da epidemiologia e a sua aplicação na prática de saúde pública. O Sistema Único de Saúde (SUS) é apresentado como um sistema interdependente focado na promoção e recuperação da saúde em uma estrutura organizacional hierarquizada.
























































![[...] conjugação das ações e serviços de
promoção, proteção e recuperação [...]
executados pelos entes federativos, de
forma direta ou indireta, mediante a
participação complementar da iniciativa
privada, sendo organizado de forma
regionalizada e hierarquizada.
(conforme CF/88 e LOS 8.080/90, Art. 4º)
• CONJUNTO, CONJUGAÇÃO...](https://image.slidesharecdn.com/aula-processo-saude-doencapronta-141106122406-conversion-gate02-240423161115-25dde739/85/aula-processo-saude-doencapronta-141106122406-conversion-gate02-docx-64-320.jpg)



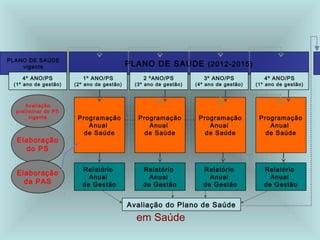
![O PROCESSO DE PROGRAMAÇÃO NA
LEGISLAÇÃO DO SUS
• Lei 8.080/90, Art. 18,
À direção municipal do Sistema de Saúde (SUS)
compete:
[...]
II - participar do planejamento, programação e
organização da rede regionalizada e hierarquizada do
Sistema Único de Saúde (SUS), em articulação com
sua direção estadual;
LEGISLAÇÃO DO SUS](https://image.slidesharecdn.com/aula-processo-saude-doencapronta-141106122406-conversion-gate02-240423161115-25dde739/85/aula-processo-saude-doencapronta-141106122406-conversion-gate02-docx-68-320.jpg)

![O PROCESSO DE PROGRAMAÇÃO NA
O processo de planejamento e orçamento do
Sistema Único de Saúde (SUS) será ascendente, do
nível local até o federal, ouvidos seus órgãos
deliberativos [...]
§ 1º Os planos de saúde serão a base das
atividades e programações de cada nível de direção
do Sistema Único de Saúde (SUS), e seu
financiamento será previsto na respectiva proposta
orçamentária.](https://image.slidesharecdn.com/aula-processo-saude-doencapronta-141106122406-conversion-gate02-240423161115-25dde739/85/aula-processo-saude-doencapronta-141106122406-conversion-gate02-docx-70-320.jpg)