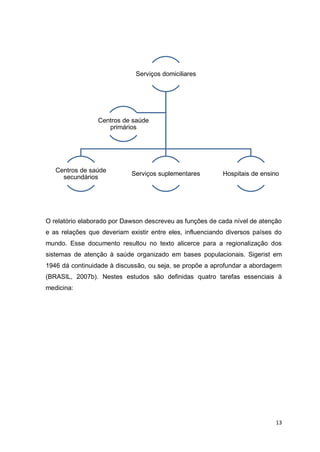
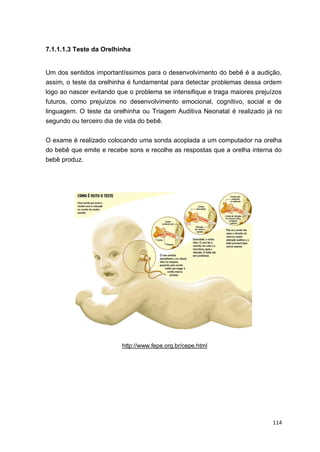
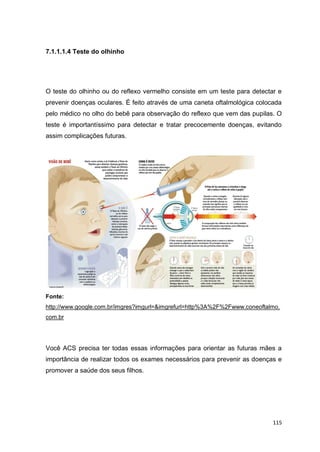
O documento discute a evolução da promoção da saúde ao longo do século XX, desde os primeiros modelos de atenção primária até conferências internacionais que ajudaram a consolidar o conceito. Destaca documentos como o relatório Lalonde de 1974 que passou a considerar fatores sociais e ambientais, não apenas biológicos, como determinantes da saúde.









![17
de importantes documentos, como a Declaração de Alma-Ata e a Carta de
Ottawa, que são a base da saúde pública em quase todos os países do mundo.
A partir das conclusões do relatório Lalonde e das cartas das conferências
internacionais de saúde que se seguiram, o conceito de promoção da saúde foi
sendo consolidado e colocado como referência fundamental para a maioria dos
sistemas de saúde no mundo. Becker (2001, p. 42) afirma que “[...] a partir destas
conferências, a promoção da saúde passou a ser cada vez mais considerada nas
políticas de saúde de diversos países” (QUADRO 1).
Quadro 1 - Principais conferências internacionais da OMS desde 1970
Ano Documento Tema Local
1977 30ª Assembleia Mundial da Saúde
Saúde Para Todos no Ano
2000
...
1978
Declaração de Alma-Ata (Conferência
Internacional sobre Cuidados de
Saúde Primários)
Saúde Para Todos no Ano
2000
ex-URSS
1986
Carta de Ottawa (1ª Conferência
Internacional sobre Promoção da
Saúde)
Promoção da Saúde nos
Países Industrializados
Canadá
1988
Declaração de Adelaide (2ª
Conferência Internacional sobre
Promoção da Saúde)
Promoção da Saúde e Políticas
Públicas Saudáveis
Austrália
1991
Declaração de Sundsvall (3ª
Conferência Internacional sobre
Promoção da Saúde)
Promoção da Saúde e
Ambientes Favoráveis à Saúde
Suécia
1997
Declaração de Jacarta (4ª Conferência
Internacional sobre Promoção da
Saúde)
Promoção da Saúde no Século
XXI
Indonésia
2000
Declaração do México (5ª Conferência
Internacional sobre Promoção da
Saúde)
Promoção da Saúde: Rumo a
Maior Equidade
México
2005
Carta de Banguecoque (6ª
Conferência Internacional sobre
Promoção da Saúde)
Promoção da Saúde num
Mundo Globalizado
Tailândia
Fonte: Meireles, 2008. Org.: Magalhães, 2012
Na Conferência de Alma-Ata é preconizado que a saúde é:](https://image.slidesharecdn.com/agentecomunitriodesade-220420130836/85/Agente-Comunitario-de-Saude-pdf-11-320.jpg)
![18
[...] o estado de completo bem-estar físico, mental e social, e não
simplesmente a ausência de doença ou enfermidade - é um direito
humano fundamental, e que a consecução do mais alto nível possível de
saúde é a mais importante meta social mundial, cuja realização requer a
ação de muitos outros setores sociais e econômicos, além do setor
saúde. (DECLARAÇÃO DE ALMA-ATA, 1978)
Chama a atenção, ainda, para diversas lacunas existentes no setor de saúde, e
que impedem o desenvolvimento econômico e social das nações. Um ponto
destacado foi a desigualdade no estado de saúde entre os povos, ou seja, entre
países desenvolvidos e em desenvolvimento e mesmo dentro dos próprios
países. Também se destacou que os povos têm o direito e o dever de participar
do planejamento e execução do cuidado com a sua saúde.
Na Declaração de Alma-Ata é ressaltado que os cuidados primários com a saúde
são essenciais, com base em metodologias e tecnologias práticas, cientificamente
bem fundamentadas e socialmente aceitáveis, para que todos os sujeitos tenham
acesso a ela. Dessa forma, a participação de todos os cidadãos, de maneira
ininterrupta, constituirá em alicerce para o desenvolvimento econômico, social,
político e cultural. Enfim, os cuidados primários com a saúde refletem
positivamente em todos os setores da sociedade, repercutindo no
desenvolvimento de todas as nações. Na Declaração é destacada ainda
elementos essenciais para uma boa qualidade de vida, como:
I) Educação;
II) Métodos de prevenção e controle;
III) Promoção da distribuição de alimentos e da nutrição;
IV) Serviços de saneamento básico;
V) Cuidados de saúde materno-infantil, incluindo o planejamento familiar;
VI) Imunização contra as principais doenças infecciosas;
VII) Prevenção e controle de doenças localmente endêmicas;
VIII) Tratamento apropriado de doenças e lesões comuns e;
IX) Fornecimento de medicamentos essenciais.](https://image.slidesharecdn.com/agentecomunitriodesade-220420130836/85/Agente-Comunitario-de-Saude-pdf-12-320.jpg)





![24
Para saber mais sobre saúde leiam na íntegra o Relatório final da 8ᵃ
Conferência Nacional de Saúde no site:
<http://conselho.saude.gov.br/biblioteca/Relatorios/relatorio_8.pdf>.
Assim, a Constituição Federal Brasileira (BRASIL, 1988) confirma essas ideias,
passando a ser um marco na história da saúde no que se refere aos direitos dos
cidadãos brasileiros. No Artigo 196, é destacado que a saúde é um direito de
todos e por isso, é dever do Estado garanti-lo “[...] mediante políticas sociais e
econômicas que visem à redução do risco de doença e de outros agravos e ao
acesso universal e igualitário às ações e serviços para sua promoção, proteção e
recuperação” (BRASIL, 1988).
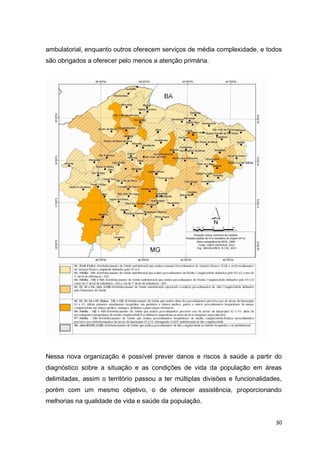
Na organização da saúde que vigora na atualidade é possível prever danos e
riscos à saúde a partir do diagnóstico sobre a situação e as condições de vida da
população em áreas delimitadas, assim o território passou a ter múltiplas divisões
e funcionalidades, porém com um mesmo objetivo, o de oferecer assistência,
proporcionando melhorias na qualidade de vida e saúde da população.
Para melhor compreensão de como a vida acontece no território que ficará sob
sua área de atuação, a seguir será realizada uma abordagem sobre essa
categoria que atualmente é bastante utilizada nas ações de saúde.](https://image.slidesharecdn.com/agentecomunitriodesade-220420130836/85/Agente-Comunitario-de-Saude-pdf-18-320.jpg)







![33
UNIDADE II
2- O SISTEMA ÚNICO DE SAÚDE – SUS
2.1 O que é o SUS?
O SUS - Sistema Único de Saúde é o conjunto de ações e serviços de saúde,
prestados por órgãos e instituições públicas federais, estaduais e municipais, pelo
setor privado e por organizações não-governamentais por meio de contratos e
convênios. Está organizado em redes regionalizadas e hierarquizadas com
direção única em cada esfera do governo.
2.2 Legislação
2.2.1 Constituição Federal de 1988
O Artigo 196, da Constituição Federal de 1988 assegura que todo cidadão
brasileiro tem direito à saúde, ou seja:
[...] a saúde é direito de todos e dever do Estado, garantida através de
políticas sociais e econômicas que visem à redução do risco de doença e
de outros agravos, assim como, ao acesso universal e igualitário às
ações e serviços para sua promoção, proteção e recuperação (CF,
1988).
Para saber mais: leiam os textos Título VIII - “Da Ordem Social”, Capítulo II -“Da
Seguridade Social” na Seção II - “Da Saúde” – artigos 196 a 200, Disponível em:
< http://www.planalto.gov.br/ccivil_03/constituicao/constituicao.htm>.](https://image.slidesharecdn.com/agentecomunitriodesade-220420130836/85/Agente-Comunitario-de-Saude-pdf-27-320.jpg)








![42
O princípio da organização hierárquica de atuação do SUS seguiria a lógica do
reconhecimento das necessidades e da dinâmica socioeconômica da população,
que, por sua vez, participa da construção e reconstrução do território,
possibilitando o conhecimento deste. Dessa forma, Barcellos e Monken (2007, p.
234) colocam que:
As práticas de saúde avançam para a integração das ações curativas,
promocionais e preventivas, de forma que as intervenções sobre os
problemas sejam também sobre as condições de vida das populações, e
a regionalização e hierarquização dos serviços contemplam a
organização dos estabelecimentos, delimitando uma base territorial, ou
seja, uma área de atuação – da unidade de saúde, da equipe do médico
da família, do agente de controle de endemias [...].
O Ministério da Saúde esclarece que os gestores municipais e estaduais é que
devem realizar o levantamento dos instrumentos de atendimento que possuem e
determinar o tipo de serviço que será oferecido por cada um. Além disso,
Após a análise da potencialidade, traçam um plano regional de serviços.
O acerto ou pactuação irá garantir que o cidadão tenha acesso a todos
os tipos de procedimentos de saúde. Na prática, uma pessoa que
precisa passar por uma cirurgia, mas o seu município não possui
atendimento hospitalar, será encaminhada para um hospital de
referência em uma cidade vizinha (BRASIL, 2011
c
, p.14).
As formas de repasse de recursos aos municípios através do Piso da Atenção
Básica (PAB), calculado com base no total da população da cidade, além de
outras maneiras de angariar recursos para a saúde, como a adesão a programas
federais, são formas de assegurar aos moradores de cada município o
atendimento necessário, como consta na proposta do SUS.
Atenção: Para entender toda a estrutura do SUS acesse o “SUS de A a Z”:
<http://portal.saude.gov.br/portal/arquivos/pdf/sus_3edicao_completo.pdf>](https://image.slidesharecdn.com/agentecomunitriodesade-220420130836/85/Agente-Comunitario-de-Saude-pdf-36-320.jpg)

















![61
A melhoria observada nos indicadores de saúde infantil, tais como a
queda da mortalidade, consequência da redução do número de óbitos
por pneumonia, sarampo e desidratação, as três principais causas de
óbito infantil no Ceará, e a maior cobertura vacinal, mostrou que o
caminho estava certo. [...] O programa perdeu a característica
emergencial e passou a ser usado como estratégia de disseminação das
ações básicas de saúde materno-infantil, caracterizadas, então, como
ações simplificadas e de baixo custo [...].
O sucesso do programa repercutiu tão positivamente nas ações de saúde, que
logo após o cessar do programa de emergência foi institucionalizado o Programa
Agentes de Saúde, criado pelo Decreto no 19.945, de janeiro de 1989, e
regulamentado, posteriormente, pela Portaria n° 232/92 e Decreto no 23.079, de
fevereiro de 1994. A institucionalização do programa no Ceará foi pioneira no
Brasil, pois apesar de já existir em outros países ou estados brasileiros faltava-
lhes a institucionalização e a universalização (ÁVILA, 2011).
O trabalho de Agentes Comunitários de Saúde já adotado em outros países e
alguns estados brasileiros como Ceará, Pernambuco, Maranhão, Goiás, Mato
Grosso, São Paulo e Rio de Janeiro foi posteriormente disseminado para outros
estados, funcionando inicialmente como programa institucionalizado em alguns
estados da região norte e nordeste, sendo difundido posteriormente para outras
regiões brasileiras (ÁVILA, 2011).
4.3 Perfil de Competências Profissionais do Agente Comunitário de Saúde
A formação permanente dos trabalhadores em saúde, como também das demais
áreas e da população é de responsabilidade do Departamento de Gestão da
Educação em Saúde – DEGES e da Secretaria de Gestão do Trabalho e da
Educação em Saúde –SGTES do Ministério da Saúde - MS. São esses órgãos
que propõem e formulam as políticas que se refere a educação profissional
desses trabalhadores com vistas a articulação intersetorial, levando em
consideração as diretrizes do SUS.](https://image.slidesharecdn.com/agentecomunitriodesade-220420130836/85/Agente-Comunitario-de-Saude-pdf-55-320.jpg)
![62
Assim, é de incumbência do DEGES expor a todos os segmentos que discutem
as políticas de saúde notadamente os envolvidos com os Programas Saúde da
Família - PSF e Programa Agentes Comunitários de Saúde - PACS, o Perfil de
Competências Profissionais do Agente Comunitário de Saúde. Conceituando
competência profissional, o Ministério da Saúde apud Zarifian (1999), a descreve
como:
[...] capacidade de enfrentar situações e acontecimentos próprios de um
campo profissional, com iniciativa e responsabilidade, segundo uma
inteligência prática sobre o que está ocorrendo e com capacidade para
coordenar-se com outros atores na mobilização de suas capacidades.
Esse documento foi elaborado com a finalidade de apresentar o perfil profissional
do ACS as instituições que formam profissionais utilizando programas político-
pedagógico de formação e desenvolvimento com base “[...] em conhecimentos,
atitudes e habilidades que gerem crítica, reflexão, compromisso e sensibilidade,
segundo as competências esperadas deste trabalhador da equipe de saúde”
(BRASIL, 2013).
Para elaboração do referido documento foram levados em consideração diversos
aspectos como as normas do SUS, aspectos relacionados a diversidade de
atividades do ACS, a Lei que criou a profissão de ACS (10.507/2002) e o decreto
que fixou as diretrizes de trabalho para esses profissionais (3189/1999), a
valorização da singularidade profissional do ACS e a necessidade de promover a
qualificação profissional com certificado de validade nacional.
Através da Portaria GM/MS nº 1.886/97, é estabelecida as atribuições do Agente
Comunitário de Saúde, e o exercício de suas atividades são fixadas pelo Decreto
Federal nº 3.189/99, dando possibilidade a proposição qualitativa de suas ações.
Esse fato demonstra um perfil profissional que reúne diversas atividades de
promoção da saúde, de prevenção de doenças, de mobilização de recursos e
práticas sociais de promoção da vida e cidadania, além de orientar indivíduos,
grupos e comunidades, por meio da educação popular em saúde e
acompanhamento de famílias (BRASIL, 2013).](https://image.slidesharecdn.com/agentecomunitriodesade-220420130836/85/Agente-Comunitario-de-Saude-pdf-56-320.jpg)





























































![132
Referências
ARAÚJO, Marise Helena de; AUGUSTO, Lia Giraldo da Silva. Conceito de
território e implicações para a saúde e o desenvolvimento sustentável. 2004.
Disponível em: <http://www.fesfsus.net.br/.../...>. Acesso em: 03/08/2012.
ÁVILA, M. M. M. Origem e Evolução do Programa de Agentes Comunitários de
Saúde no Ceará. Revista RBPS, Fortaleza, 24(2): 159-168, abr./jun., 2011.
BARCELLOS, Christovam; MONKEN, Maurício. O território na promoção e
vigilância em saúde. In: FONSECA, Angélica Ferreira (Org.). O território e o
processo saúde-doença. Rio de Janeiro: EPSJV/Fiocruz, 2007.
BECKER, D. No seio da família: amamentação e promoção da saúde no
Programa de Saúde da Família. [Mestrado] Fundação Oswaldo Cruz, Escola
Nacional de Saúde Pública, 2001.
BRASIL. Ministério da Saúde. Secretaria de Atenção à Saúde. Departamento de
Atenção Básica. Acolhimento à demanda espontânea: queixas mais comuns na
Atenção Básica / Ministério da Saúde, Secretaria de Atenção à Saúde,
Departamento de Atenção Básica. – Brasília : Ministério da Saúde, 2012.
_______ Conselho Regional de Farmácia do Estado de São Paulo. Farmácia. /
Conselho Regional de Farmácia do Estado de São Paulo. – São Paulo: Conselho
Regional de Farmácia do Estado de São Paulo, 2013.
________ Manual de recomendações para o controle da tuberculose no
Brasil. Brasília: Ministério da Saúde, Secretaria de Vigilância em Saúde,
Departamento de Vigilância Epidemiológica, 2011.
_______ Ministério da Saúde. Secretaria de Atenção à Saúde. Departamento de
Atenção Básica. Acolhimento à demanda espontânea / Ministério da Saúde.
Secretaria de Atenção à Saúde. Departamento de Atenção Básica. – Brasília :
Ministério da Saúde, 2011.
_______ Ministério da Saúde. Secretaria de VigilâncIa em Saúde. Departamento
de Vigilância Epidemiológica. Guia de procedimentos técnicos: baciloscopia em
hanseníase / Ministério da Saúde, Secretaria de Vigilância em Saúde,
Departamento de Vigilância Epidemiológica. – Brasília: Editora do Ministério da
Saúde, 2010.
________ Ministério da Saúde. Secretaria de Atenção à Saúde. Departamento de
Atenção Básica. O trabalho do agente comunitário de saúde / Ministério da
Saúde, Secretaria de Atenção à Saúde, Departamento de Atenção Básica. –
Brasília : Ministério da Saúde, 2009.](https://image.slidesharecdn.com/agentecomunitriodesade-220420130836/85/Agente-Comunitario-de-Saude-pdf-126-320.jpg)



![136
Mendes, Eugênio Vilaça. O cuidado das condições crônicas na atenção primária à
saúde: o imperativo da consolidação da estratégia da saúde da família. / Eugênio
Vilaça Mendes. Brasília: Organização Pan-Americana da Saúde, 2012.
MINAS GERAIS. Escola de Saúde Pública do Estado de Minas Gerais.
Qualificação profissional: agente comunitário de saúde: unidade 3: a ação do
agente comunitário de saúde no diagnóstico e planejamento das ações de saúde:
guia do aluno / Escola de Saúde Pública do Estado de Minas Gerais. - Belo
Horizonte: ESP-MG, 2012.
MINAS GERAIS, Secretaria de Estado da Saúde. Pacto de gestão:da
municipalização autárquica à regionalização cooperativa.Marcus Vinícius Caetano
Pestana da Silva e Eugênio Vilaça Mendes. Belo Horizonte: [s.n.], 2004.
MONKEN, Maurício et al. O território na saúde: construindo referências para
análises em saúde e ambiente. In: MIRANDA, Ary (Org.). Território, ambiente e
saúde. Rio de Janeiro: Fiocruz, 2008.
MONKEN M, 2003. Desenvolvimento de tecnologia educacional a partir de uma
abordagem geográfica para a aprendizagem da territorialização em vigilância da
saúde, Tese (Doutorado em Saúde Pública). Rio de Janeiro: Escola Nacional de
Saúde Pública, Fundação Oswaldo Cruz.
NASCIMENTO, Elisabet Pereira Lelo e Carlos Roberto Silveira Correa. O agente
comunitário de saúde: formação, inserção e práticas. Cad. Saúde Pública, v.24,
n.6, p.1304-1313. 2008.
NASCIMENTO, C. M. B. Análise do cumprimento das práticas dos Agentes
Comunitários de Saúde em municípios da região metropolitana do Recife.
Dissertação (Mestrado em Saúde Pública). Fundação Oswaldo Cruz, Recife,
2008.
SANTOS, Milton; SILVEIRA, Maria Laura. O Brasil: Território e sociedade no
início do século XXI. Rio de Janeiro: Record, 2008.
SILVA, Marcus Vinícius Caetano Pestana da; MENDES, Eugênio Vilaça. Pacto
de gestão: da municipalização autárquica à regionalização cooperativa. Belo
Horizonte: Minas Gerais, Secretaria de Estado de Saúde, 2004.
SOUZA. H.M. Programa Saúde da Família. Entrevista. Revista Brasileira de
enfermagem. Brasilia, v.53 - especial. dezembro, 1999.7 p.
SOUZA, M. J. L. O território: sobre espaço e poder, autonomia e
desenvolvimento. In: CASTRO, I. E.; GOMES, P. C. C.; CORREA, R. L. (Org.).
Geografia: conceitos e temas. Rio de Janeiro: Bertrand Brasil, 2006.
SOUZA, Maria Adélia Aparecida de. Uso do território e saúde: refletindo sobre
municípios saudáveis. Conferência proferida durante a reunião de Secretários de
Saúde da Rede Municípios Saudáveis. Pedreira, 21 de agosto de 2003.](https://image.slidesharecdn.com/agentecomunitriodesade-220420130836/85/Agente-Comunitario-de-Saude-pdf-130-320.jpg)








