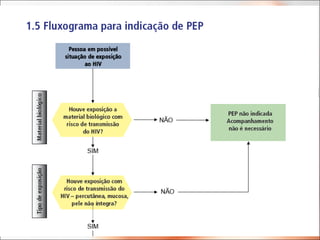
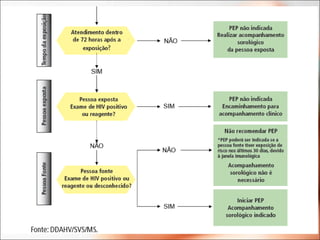
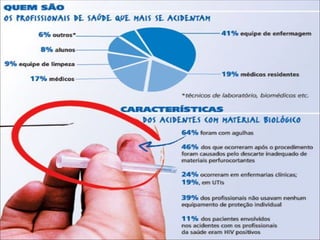
O documento discute procedimentos relacionados a acidentes com material biológico, incluindo riscos de transmissão do HIV, hepatite B e hepatite C, investigação diagnóstica, quimioprofilaxia pós-exposição e notificação de acidentes. É destacada a importância de iniciar a PEP o mais rápido possível, idealmente nas primeiras 2 horas após a exposição, e realizar acompanhamento do profissional exposto independentemente do uso da PEP.