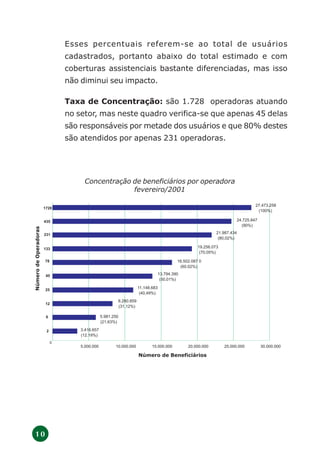
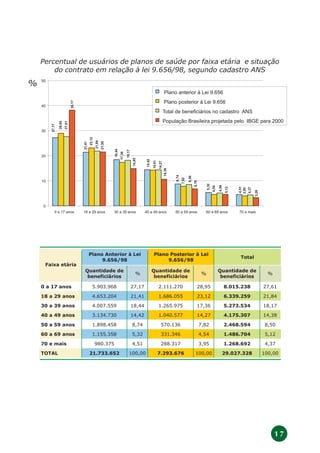
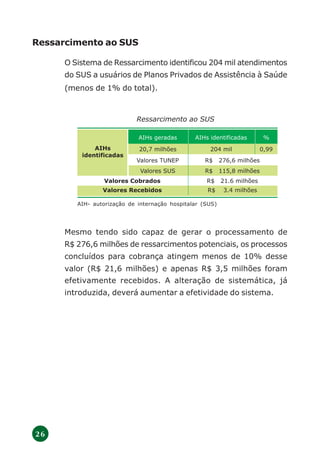
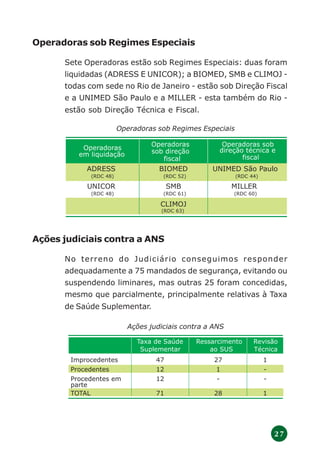
O documento discute a regulamentação do setor de saúde suplementar no Brasil após 3 anos da lei 9.656. Apresenta o modelo de regulação adotado no país, que regulamenta tanto as empresas quanto os produtos oferecidos, diferentemente da experiência internacional. Também descreve os objetivos e estratégias iniciais de implantação da regulamentação, assim como revisões feitas com base na experiência dos primeiros anos de implementação.