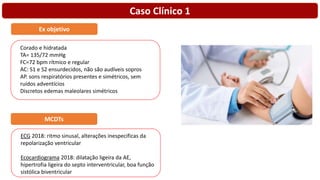
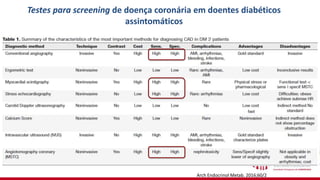
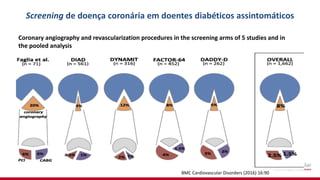
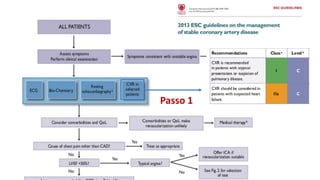
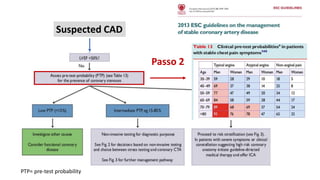
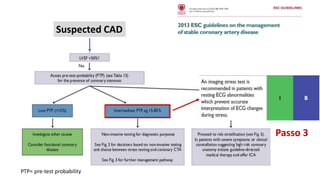
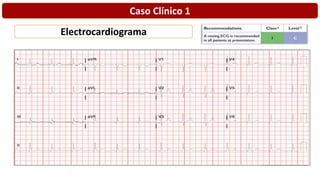
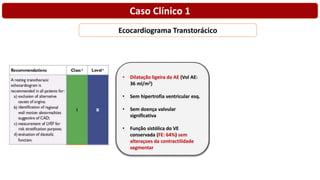
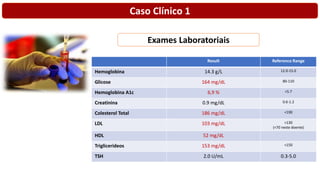
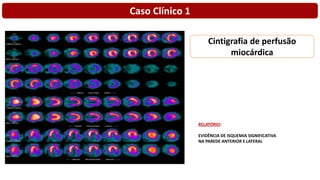
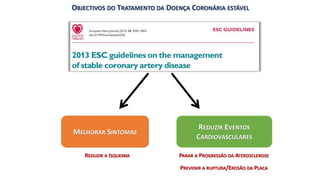
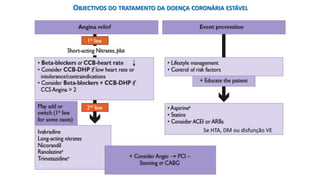
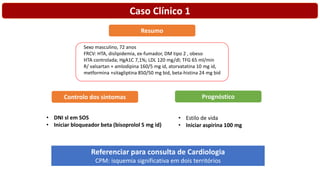
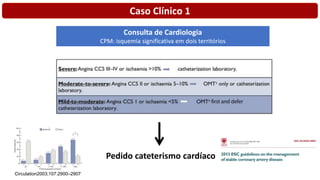
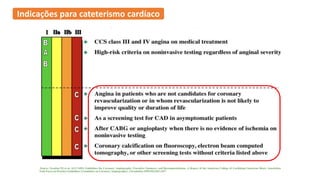
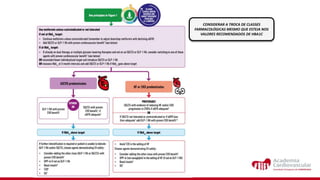
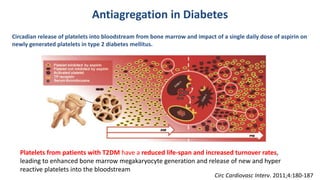
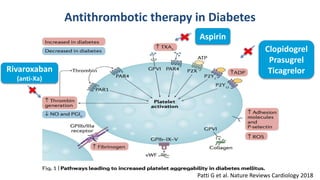
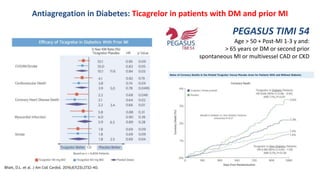
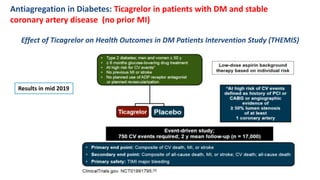
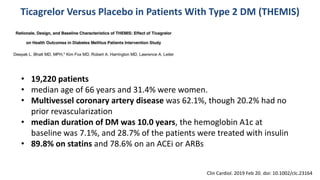
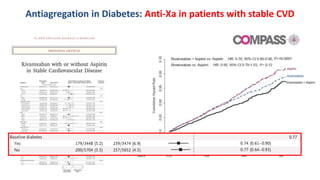
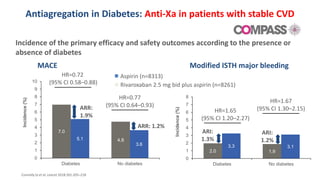
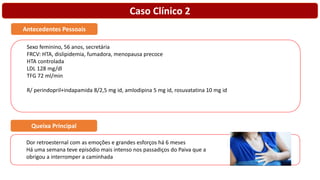
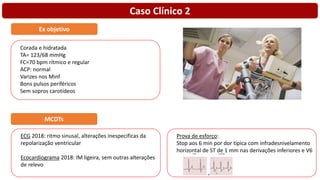
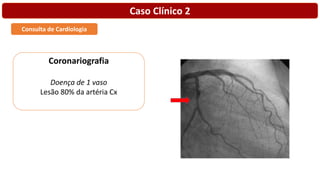
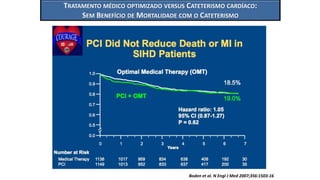
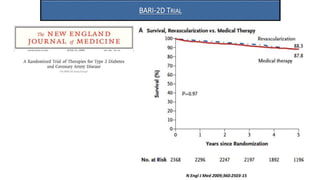
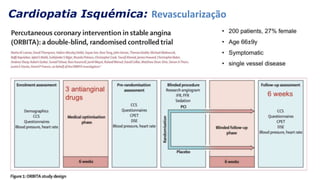
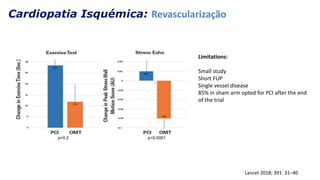
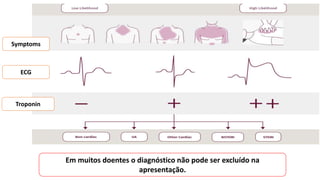
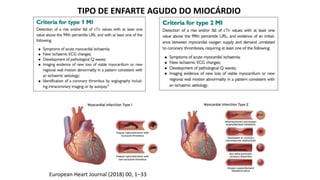
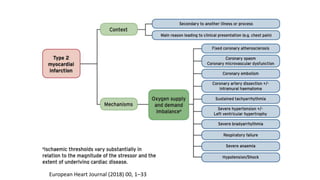
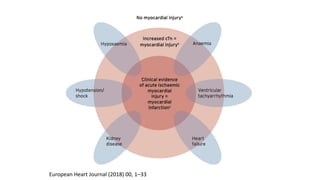
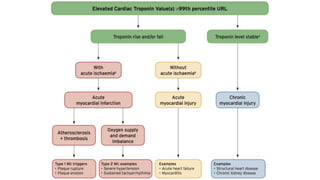
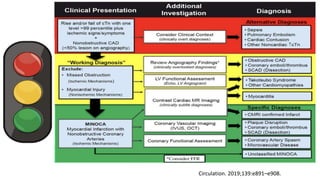
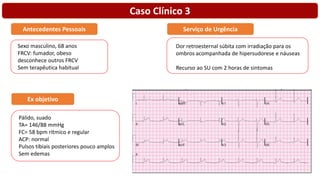
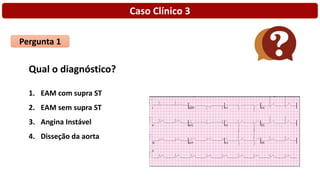
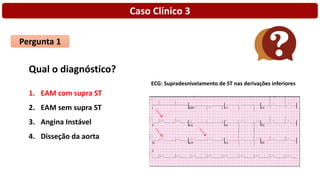
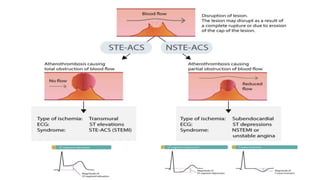
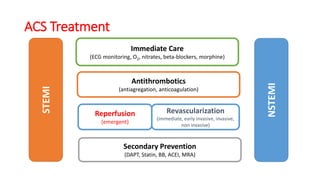
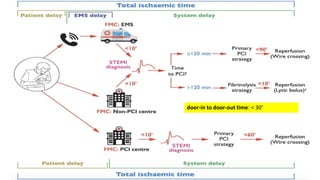
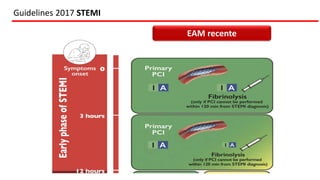
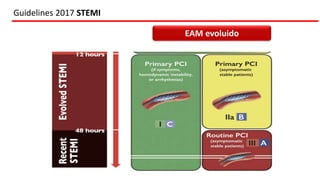
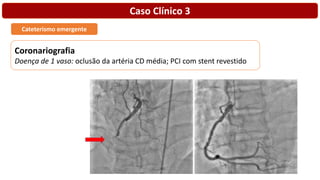
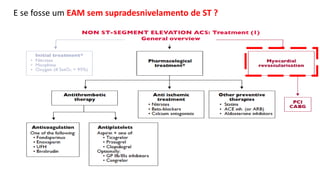
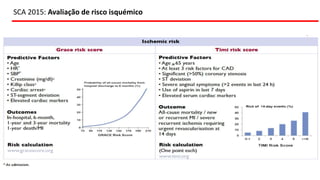
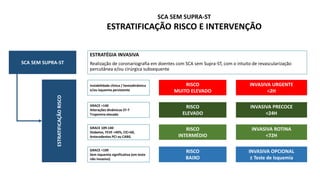
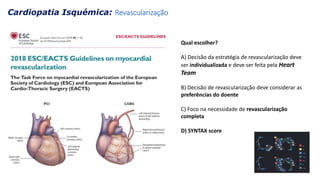
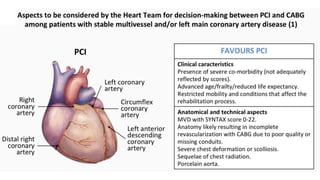
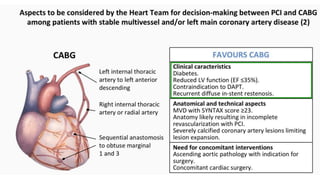
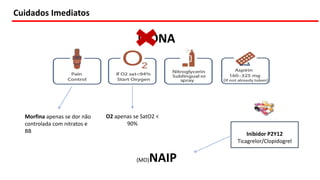
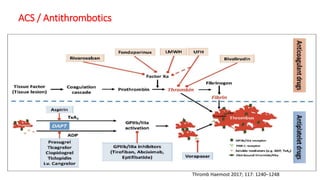
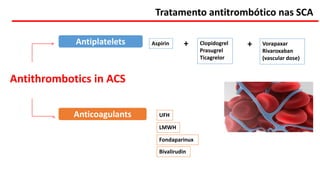
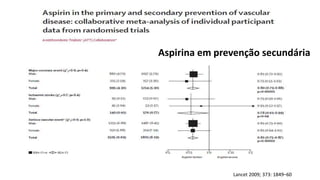
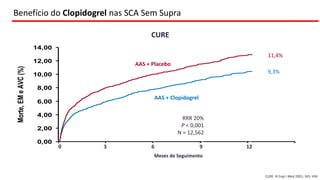
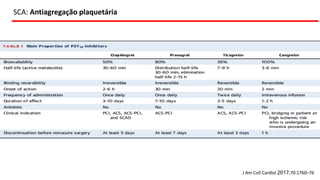
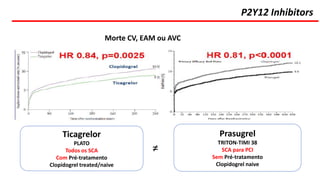
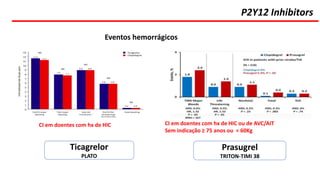
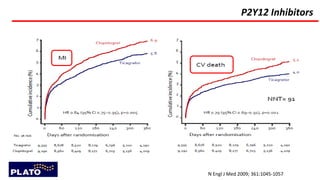
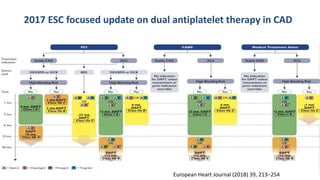
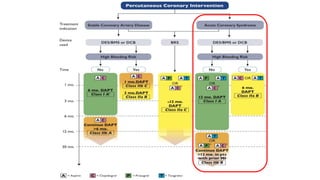
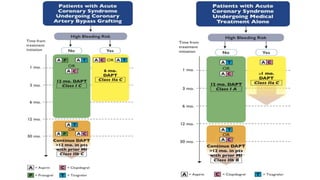
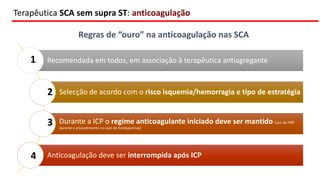
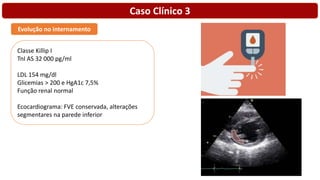
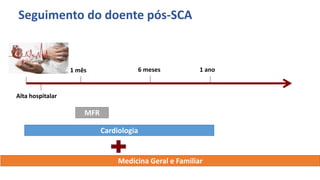
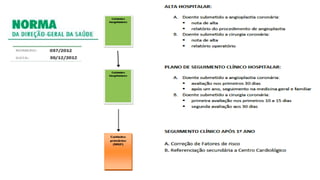
O documento discute o diagnóstico e tratamento da doença coronária estável e das síndromes coronárias agudas. Inclui um caso clínico detalhado de um paciente do sexo masculino de 72 anos com doença coronária de três vasos diagnosticada após teste de isquemia positivo. O resumo aborda a otimização do tratamento do paciente com aumento da atorvastatina, troca do inibidor da DPP-4 para um inibidor SGLT2 ou agonista do GLP-1 e insistência em mudanças no estilo