aula 3 implantodontia cicatrização óssea e ósseointegração
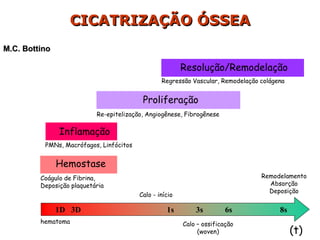
- 1. CICATRIZAÇÃO ÓSSEA (t) Hemostase Inflamação Proliferação Resolução/Remodelação PMNs, Macrófagos, Linfócitos Re-epitelização, Angiogênese, Fibrogênese Regressão Vascular, Remodelação colágena Coágulo de Fibrina, Deposição plaquetária 1D 3D 1s 3s 6s 8s hematoma Calo - início Calo – ossificação (woven) Remodelamento Absorção Deposição M.C. Bottino
- 2. Dois fenômenos básicos: Osteogênese à Distância - Não há adesão óssea na superfície Osteogênese de Contato - Formação de novo osso M.C. Bottino
- 3. Osteogênese à Distância - Não há adesão óssea na superfície Osteogênese de Contato - Formação de novo osso M.C. Bottino
- 4. Osteocondução: migração de células osteogênicas para superfície do implante, por meio de um scaffold de tecido conjuntivo temporário. A ancoragem deste scaffold à superfície ocorre em função da topografia da superfície. Osteogênese de Contato: Subdivisão – 3 fases M.C. Bottino
- 5. Formação Osso Novo: resultará na mineralização da matriz interfacial depositada sobre a superfície do implante. A topografia de superfície determinará se osso formado estará aderido ao implante.
- 6. Remodelação Óssea: obtenção da interface osso- implante resultante da formação do novo osso. M.C. Bottino
- 7. Propriedades: elemento químico e suas combinações classe de material topografia temperatura ambiente pressão - Processamento mecânico e químico - Obter estrutura atômica limpa - Propriedades: Osseocond/Osseoindutoras OBJETIVO DA IMPLANTOLOGIA ALTERAÇÕES FÍSICAS E QUÍMICAS DE SUPERFÍCIE Proporcionar melhor ancoragem principalmente regiões baixa qualidade óssea
- 8. TOPOGRAFIA Zinger et al. 2004 Biomaterials 25 Posição e alinhamento celular Aumentar área total/funcional Favorecer ancoragem óssea M.C. Bottino
- 9. Tradicional Superior ao polido Mais copiado - indústria USINADO M.C. Bottino
- 10. Aumento área de superfície Depleção – sítios específicos Maior remoção residual ATAQUE ÁCIDO M.C. Bottino
- 11. TRATAMENTOS DE SUPERFÍCIES Objetivo:estabelecimento de ligação química e mecânica entre o osso e o implante Três principais métodos: 1. Aplicação de recobrimentos por diferentes métodos: os recobrimentos geralmente são feitos para a criação de uma superfície bioativa. No entanto, outras finalidades como a prevenção da liberação de íons, o mascaramento das contaminações das superfícies causadas pelos processos de fabricação e a produção de uma supefície rugosa e porosa também são objetivados. 2. Tratamentos químicos com ácidos, anodização ou implantação iônica: os tratamentos químicos têm por objetivos principais a limpeza da superfície, criação de rugosidade e ativação da superfície através da alteração estrutural da camada de óxido.
- 12. Os principais tratamentos químicos são: Ataque ácido: os ácidos mais utilizados são HF e HNO3. Após o ataque ácido, é feita imersão em solução HF + H2O2. O papel do H2O2 é a formação de uma camada estável de óxido, após a exposição do metal ao ácido. Também são aplicados na limpeza após os tratamentos de jateamento para retirar partículas inclusas. Anodização: esse tratamento é feito através da utilização de um anodo de titânio e um catodo de platina, prata, aço inoxidável, etc. É feita a reação eletroquímica em um meio eletrolítico e obtêm-se superfícies com diferentes colorações. Em estudo apresentados por ISHIZAWA et al.(1995) e ISHIZAWA et al.(1996) foi utilizada uma solução de acetato de cálcio e β-fosfato de glicerol. Após um tratamento hidrotérmico em atmosfera e vapor sob alta pressão, foi formada uma camada de hidroxiapatita de aproximadamente 1µm de espessura. Observou-se que essa camada é bastante efetiva na promoção da osteocondutividade, principalmente em implantes rugosos.
- 13. 3. Tratamento mecânico por jateamento ou usinagem: os implantes sem recobrimento são submetidos a tratamentos mecânicos que visam a aposição mecânica do tecido ósseo ao implante. Geralmente essa finalidade é alcançada através da criação de detalhes usinados na superfície dos implantes ou através do aumento da rugosidade das superfícies. Os detalhes usinados podem ser desde 59 superfícies rosqueadas até a criação de furos ou reentrâncias para que o osso cresça por entre esses detalhes. O aumento da rugosidade das superfícies é feito geralmente como o jateamento com partículas duras de óxido. Os óxidos mais usados são óxido de Ti, Al ou Si. Após o jateamento, é recomendado um tratamento com ácido para retirar possíveis incrustações de partículas de óxido e também para uniformizar a rugosidade criada pelo processo de jateamento.
- 14. IMPLANTES ODONTOLÓGICOS Três tipos principais de implantes têm sido usados (DE GROOT, et al. 1990): • Implantes totalmente sepultos: a não existência de evidências científicas que justificassem essa técnica fez com que caíssem em desuso; • Implantes justa-ósseo ou subperiósticos: Consistem em uma estrutura fundida moldada ao osso maxilar, com projeções na cavidade oral, onde é fixada a prótese. Essa técnica permite bons resultados a curto prazo. A interface osso-implante é do tipo fibrosa, o que faz com que em períodos acima de 15 anos, a ocorrência de fracasso seja grande; • Implantes endósseos: os implantes osteointegrados são inseridos no osso maxilar ou mandibular. podem ser recobertos ou não com materiais bioativos e a cirurgia de implantação pode ser feita em uma ou duas etapas. Esses implantes foram desenvolvidos por P. I. BRANEMARK e colaboradores e levou ao desenvolvimento de diferentes geometrias (DE GROOT, et al. 1990). A maior quantidade de informações clínicas sólidas está relacionada ao sistema sueco Branemark de implantes osteointegrados.
- 15. Classificação dos implantes endósseos: A. Quanto à geometria e ao acabamento da superfície: Esses implantes podem ter a forma de cilindros, lâminas, parafusos, cones, ou até mesmo imitar a geometria da raiz de um dente. Principais geometrias e acabamentos superficiais de implantes disponíveis (SPIEKERMANN, 1995).
- 16. B. Quanto à fixação ao osso(HENCH e WILSON 1993): Podem ser classificados em quatro categorias principais: Implantes do tipo 1: que são aqueles feitos de material inerte e que não fazem nenhuma ligação com o osso. A interface osso-implante consiste em tecido fibroso e esse tipo de implante não apresenta estabilidade a longo prazo; Implantes do tipo 2: são os implantes porosos, onde o osso cresce por entre as reentrâncias, promovendo uma fixação mecânica. A ligação com o osso é mais complexa e envolve fatores mecânicos e de bioatividade; Implantes do tipo 3: são bioativos e formam ligação com o osso através de reações químicas na interface do tipo intermediária entre os implantes reabsorvíveis e os bioinertes; e Implantes do tipo 4: são os implantes reabsorvíveis, que após algum tempo de inserção, são substituídos pelo osso.
- 17. C. Quanto à cirurgia: Os implantes odontológicos podem ser classificados: Implantes de 1 estágio: são inseridos no leito receptor e de lá emerge para a cavidade oral. O tecido gengival que recebeu a incisão para se ter acesso ao osso é suturado cuidadosamente ao redor do implante. O implante permanece sem carregamento durante o período de regeneração óssea até que seja inserida a prótese sobre a porção do implante que está exposta. Esse sistema de implantes é utilizado principalmente em substituições de dentes unitários. A maioria dos implantes cilíndricos é feita de titânio puro ou de liga de titânio, especialmente a liga Ti-6Al-4V. Implantes de 2 estágios: os implantes desse tipo são inseridos no leito receptor, porém ficam totalmente submersos na mucosa. Esses implantes permanecem assim, protegidos de solicitações mecânicas e de interações com o meio exterior enquanto o tecido ósseo se regenera. Esse período varia de 16 a 18 semanas para osso mandibular e 20 a 24 semanas para maxila. Após esse período, a mucosa é reaberta e a prótese é fixada sobre o implante.
- 18. Figura 1 - Componentes de um sistema Branemark para reposição unitária: (a) implante, (b) (b) pilar prolongador, (c) parafuso do pilar, (d) cilindro de ouro, (e) parafuso de ouro . Figura 2 - Sistema de implantes Biolox e Oraltronics tanto para reposição unitária quanto múltipla.
- 19. Figura 3 - Implantes cilíndricos: (a) IMZ, (b) Calcitek, (c) Frialit-1, (d) Frialit-2. Figura 4 - Implantes cilíndricos rosqueados: (a) antigo ITI de peça única, recoberto por plasma de titânio, (b) implante de Ledermann, jateado e posteriormente atacado com ácido, (c) Branemark, (d) implante ITI, recoberto por plasma de titânio.
- 20. São aqueles de uso médico ou odontológico, destinados a serem introduzidos total ou parcialmente no organismo humano ou em orifício do corpo, ou destinados a substituir uma superfície epitelial ou superfície do olho, através de intervenção médica, permanecendo no corpo após o procedimento por longo prazo, e podendo ser removidos unicamente por intervenção cirúrgica. Materiais e artigos implantáveis: ANVISA port. 2043/94, 686/98 DEFINIÇÃO
- 21. POLÍMEROS USADOS COMO BIOMATERIAL Os Biomateriais, de modo geral, têm contribuído significativamente para avanços na medicina moderna: procedimentos clínicos que utilizam biomateriais para restaurar ou substituir órgãos e/ou tecidos lesados sistemas de liberação controlada de drogas dispositivos para realização de exames sistemas para assistência cirúrgica Implantes temporários ou permanentes
- 22. Facilidade de fabricação em diversos formatos, permitindo bom acabamento; Elevada eficiência dos processos de fabricação, permite elevada produtividade; Diversidade de propriedades; Baixa densidade; Baixo consumo energético p/ processamento; Resistência a corrosão Comportamento elastomérico; Possibilidade de polimerização “in situ”; Vantagens do uso de biomateriais poliméricos:
- 23. Oftalmologia Lentes rígidas e flexíveis (PMMA, silicone, PHEMA, outros) Lentes intraoculares Córnea artificial ONDE SÃO UTILIZADOS:
- 24. Ortopedia Superfícies articulares em juntas artificiais - PEUAPM Cimento p/ fixação de juntas artificiais (PMMA) Juntas interfalangeanas (silicone) Ligamentos artificiais (fibras carbono, kevlar, dracon, etc)
- 25. Cardiovascular enxertos de vasos (dracon e outros) válvulas ventrículo artificial dispositivos para assistência cardíaca
- 26. Dermatologia Dispositivos “wound care” Pele artificial Filmes protetores
- 27. Odontologia Resinas para reparo de dentes Resinas para próteses Material de moldagem Adesivos Materiais para selamento de ápice de canal
- 28. Liberação controlada de drogas Adesivos transdérmicos Dispositivos intradérmicos “Tablets” bioadesivos Lorenze pastilha bioadesiva