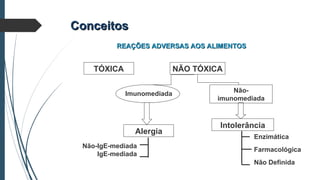
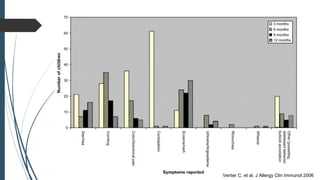
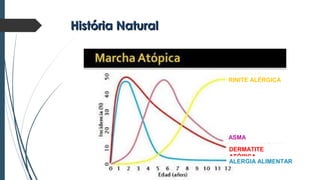
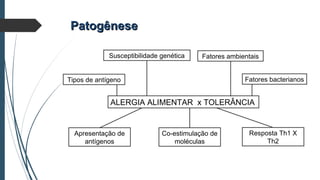
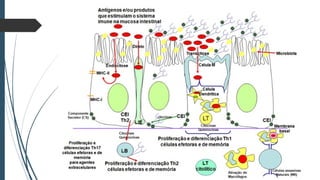
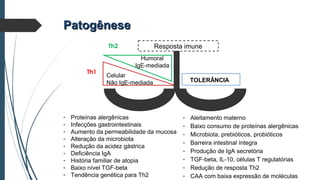
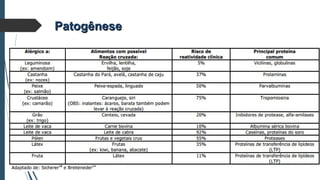
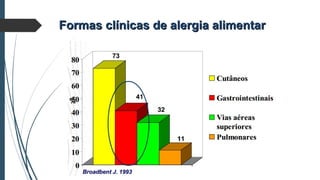
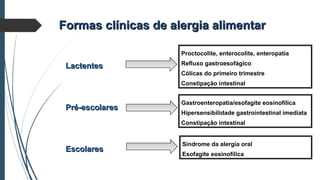
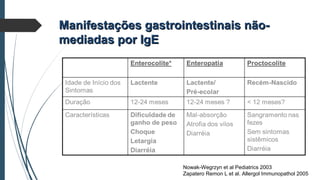
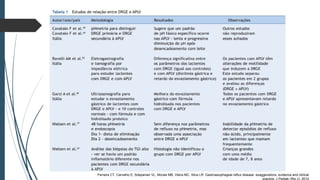
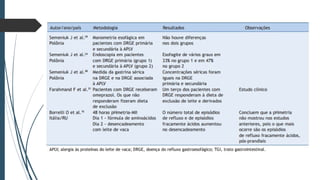
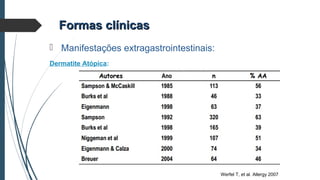
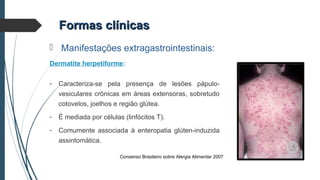
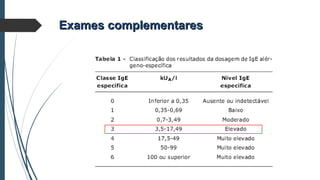
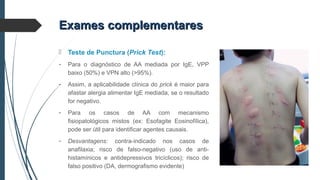
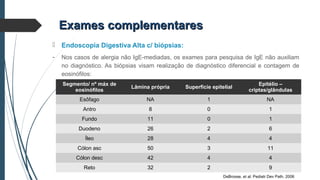
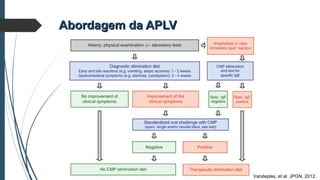
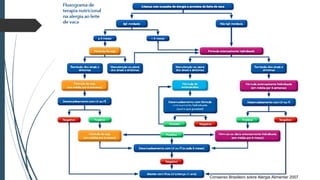
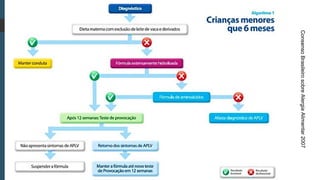
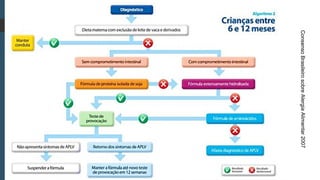
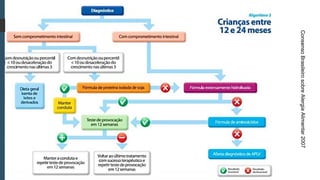
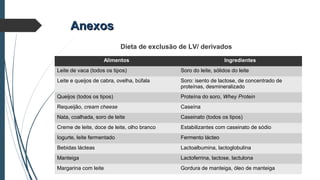
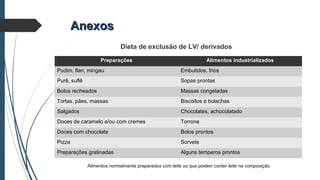
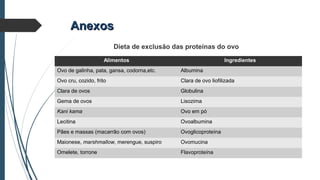
Este documento discute conceitos e aspectos clínicos da alergia alimentar. Aborda as definições de alergia, intolerância e hipersensibilidade aos alimentos, os principais alérgenos alimentares, a classificação de Gell e Coombs para reações adversas aos alimentos, a epidemiologia e a história natural da alergia alimentar, sua patogênese, formas clínicas e manifestações. Fornece detalhes sobre as reações mediadas e não mediadas por IgE, além de discutir especificamente sobre enter