Gametogênese normal e anormal
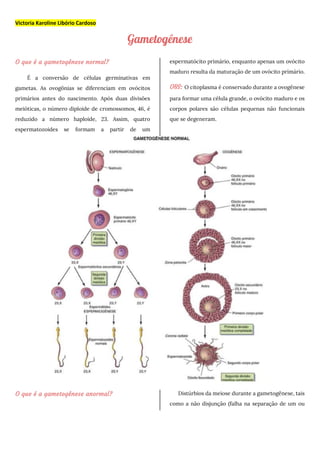
- 1. Victoria Karoline Libório Cardoso Gametogênese O que é a gametogênese normal? É a conversão de células germinativas em gametas. As ovogônias se diferenciam em ovócitos primários antes do nascimento. Após duas divisões meióticas, o número diploide de cromossomos, 46, é reduzido a número haploide, 23. Assim, quatro espermatozoides se formam a partir de um espermatócito primário, enquanto apenas um ovócito maduro resulta da maturação de um ovócito primário. OBS: O citoplasma é conservado durante a ovogênese para formar uma célula grande, o ovócito maduro e os corpos polares são células pequenas não funcionais que se degeneram. O que é a gametogênese anormal? Distúrbios da meiose durante a gametogênese, tais como a não disjunção (falha na separação de um ou
- 2. mais pares de cromossomos durante a meiose), resultam na formação de gametas anormais cromossomicamente. Se envolvidos na fecundação, esses gametas com anormalidades cromossômicas numéricas causam um desenvolvimento anormal, como ocorre em crianças com síndrome de Down. OBS: Quando a não disjunção ocorre durante a primeira divisão meiótica da espermatogênese, um espermatócito secundário possui 22 cromossomos autossomos mais um cromossomo X e um Y e o outro espermatócito contém 22 cromossomos autossomos e nenhum cromossomo sexual. Da mesma maneira, a não disjunção durante a ovogênese pode originar um ovócito com 22 cromossomos autossomos e dois cromossomos X ou pode resultar em um ovócito com 22 cromossomos autossomos e nenhum cromossomo sexual. Fases da meiose I: Prófase I: pareamento dos cromossomos homólogos e crossing over. Ademais, essa fase é dividida em 5 subfases (leptóteno, zigóteno, paquíteno, diplóteno – aqui ocorre o crossing over – e diacinese). Ao final da prófase I os centríolos localizam-se em polos opostos e organizam o fuso de divisão; os nucléolos desaparecem e a carioteca se desfaz. Metáfase I: os cromossomos homólogos pareados se dispõem na região mediana da célula. Anáfase I: encurtamento das fibras de fuso, que puxam os cromossomos homólogos ára os polos da célula – não há separação das cromátides irmãs. Telófase I: ao atingirem os polos os cromossomos desespiralam, ocorre a citocinese e a intercinese, intervalo entre o fim da telófase I e o início da prófase II. OBS: no final da meiose I a célula já é haploide. Meiose II: A segunda divisão meiótica é semelhante à mitose (prófase, metáfase, anáfase e telófase), entretanto o número cromossômico da célula que entra na segunda divisão meiótica é haploide. Da gametogênese masculina a fecundação: Ordem da espermatogênese: Período germinativo Células germinativas (46n) – -- Espermatogônias (46n) Período de crescimento 1 Espermatogônia (46n) – -- 1 Espermatócito I (46n) Período de maturação 1 Espermatócito I (46n) - -
- 3. -- 2 Espermatócitos II (23n) -- -- 4 Espermátides (23n) Período de diferenciação 4 Espermátides (23n) – -- 4 Espermatozoides (23n). Descreva o caminho dos espermatozoides: Os espermatozoides iniciam a sua produção nos túbulos seminíferos, que estão localizados nos septos do escroto, seguindo em direção à rede testicular, aos túbulos eferentes, à cabeça do epidídimo, ao corpo e à cauda do epidídimo, canal deferente, tubo ejaculatório e uretra, respectivamente. Caminho dos espermatozoides detalhado: 1) A pressão gerada pela secreção das células de sertoli empurra os espermatozóides e o líquido do lume dos túbulos seminíferos contorcidos para dentro dos túbulos seminíferos retos e em seguida para a rede de testículos. 2) Dessa forma, os espermatozóides seguem pelos ductos eferentes que posteriormente se unem ao ducto do epidídimo formando um único tubo no epidídimo. OBS: Este ducto é revestido por células colunares que contém estereocílios que aumentam a superfície de absorção dos espermatozóides degenerados. OBS: O epidídimo é dividido em cabeça, corpo e cauda e é o local de maturação e de armazenamento dos espermatozoides; durante a excitação sexual ajuda a impulsioná-los para o ducto deferente (que fica em continuidade com a cauda do epidídimo) por meio da contração peristáltica da sua musculatura lisa. 3) Assim, os espermatozóides são conduzidos pelo ducto deferente, passando por sua ampola que irá se unir ao ducto da glândula seminal. Esta, por sua vez, excretará um líquido viscoso e alcalino rico em frutose (usado pelo espermatozóide para a produção de ATP), prostaglandinas (que contribuem para a motilidade e viabilidade dos espermatozóides) e proteínas de coagulação (que coagulam o sêmen após a ejaculação). 4) Por fim, os espermatozoides chegam no ducto ejaculatório (união do ducto deferente com o ducto da glândula seminal) e passam para a uretra, onde receberão um líquido leitoso e levemente ácido, que contribui para a motilidade e viabilidade dos espermatozóides, proveniente dos ductos prostáticos. Nessa perspectiva, vale ressaltar que a uretra masculina é compartilhada pelo sistema genital e urinário e apresenta uma parte prostática (que atravessa a próstata), uma parte membranácea (que atravessa o músculo transverso profundo do períneo) e uma parte esponjosa (que atravessa o corpo esponjoso do pênis), terminando no óstio externo da uretra. Por conseguinte, os ductos das glândulas bulbouretrais abrem-se na parte esponjosa da uretra e
- 4. secretam uma substancia alcalina que neutralizará os ácidos da urina presente na uretra, protegendo, assim, os espermatozóides e ao mesmo tempo secretarão um muco lubrificante do revestimento da uretra. Ademais, o sêmen é uma mistura de espermatozóides com líquido seminal (um líquido formado pela secreção dos túbulos seminíferos, glândulas seminais, próstata e glândulas bulbouretrais). OBS: O líquido seminal oferece aos espermatozóides um meio de transporte, nutrição e proteção contra o meio ácido da uretra masculina e da vagina feminina.