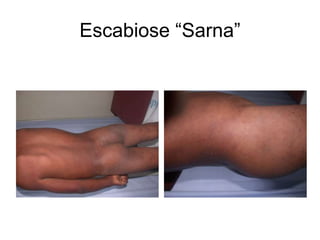
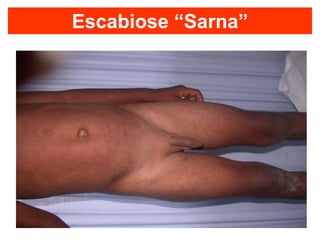
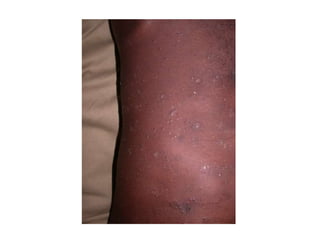
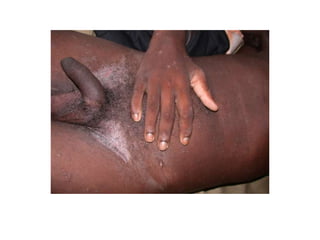
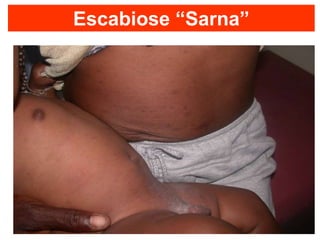
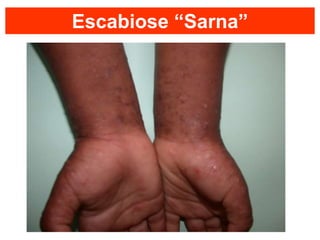
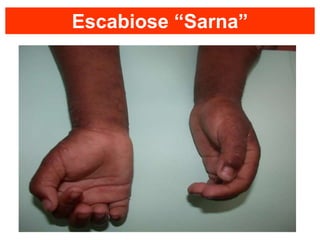
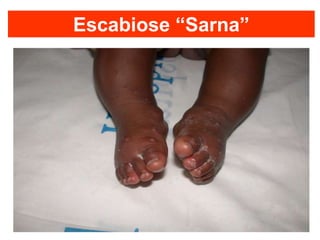
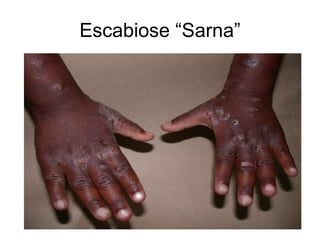
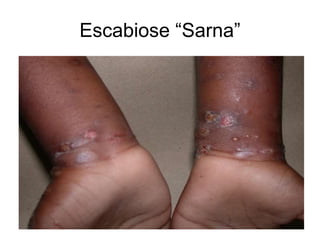
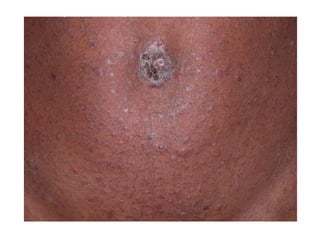
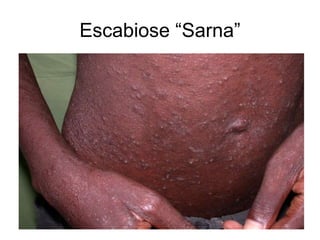
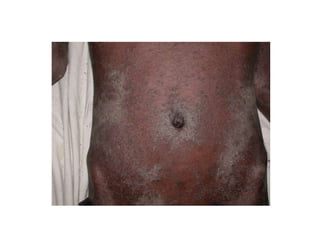
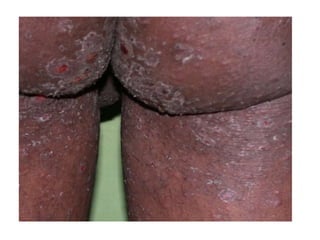
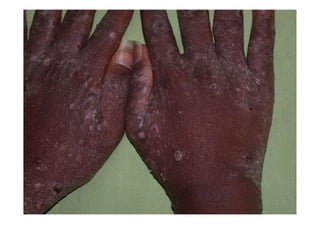
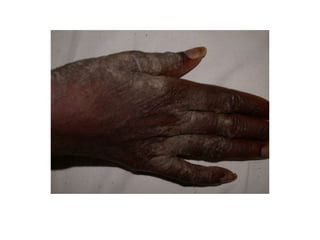
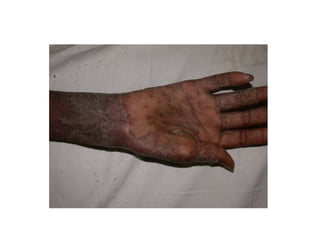
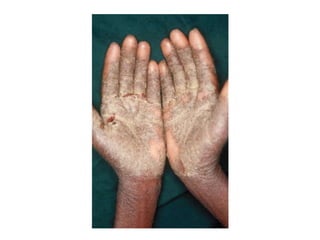
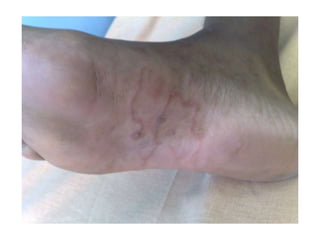
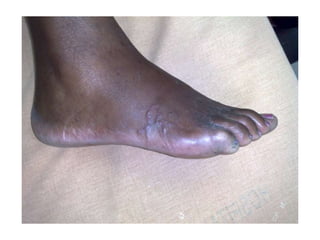
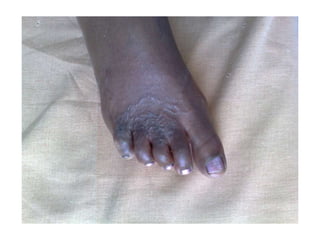
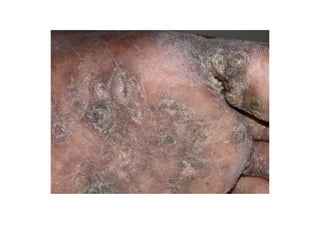
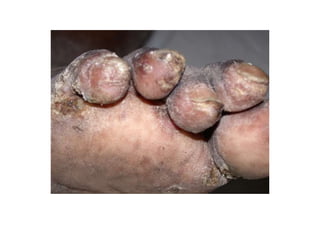
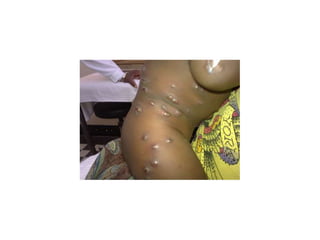
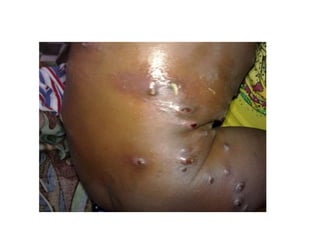
O documento discute parasitoses cutâneas como sarna, piolhose e miíase. A sarna é causada pelo ácaro Sarcoptes scabiei e causa prurido e lesões cutâneas. A piolhose é causada por piolhos que vivem nos cabelos, corpo ou região púbica e também causa prurido. A miíase é causada por larvas de moscas que penetram na pele, causando tumores inflamatórios.