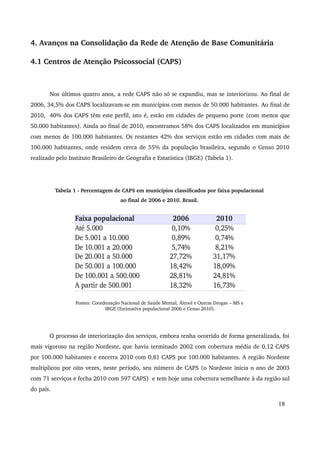
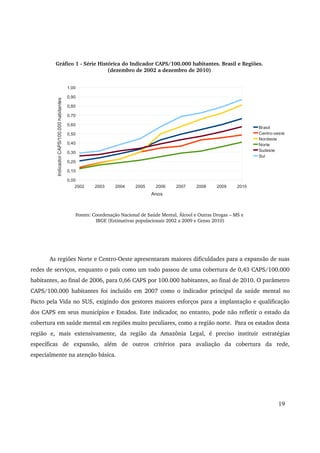
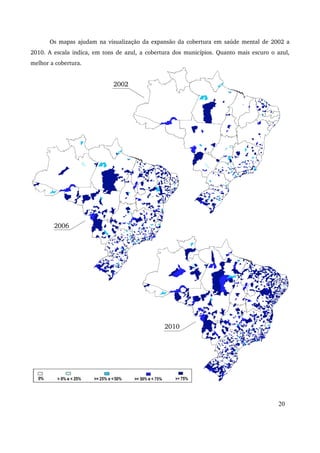
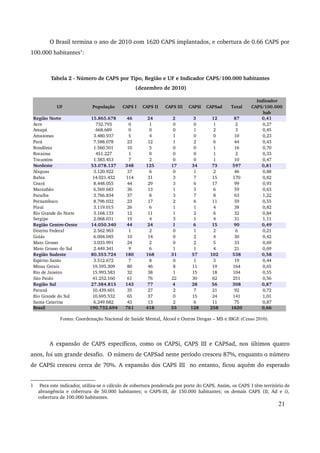
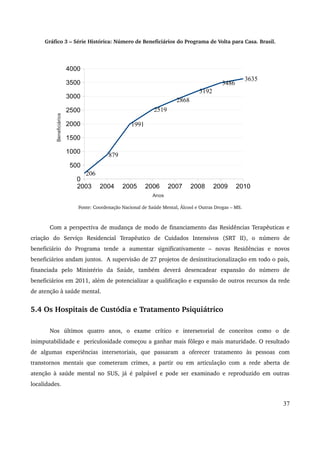
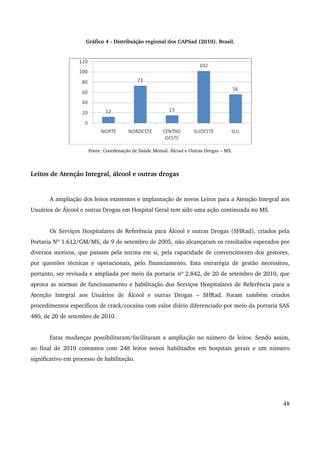
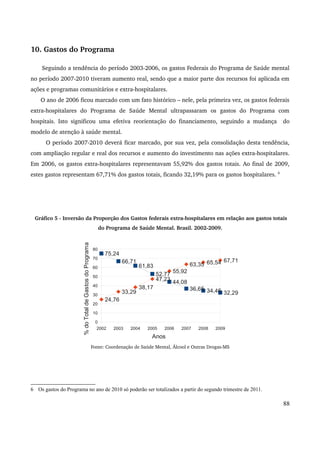
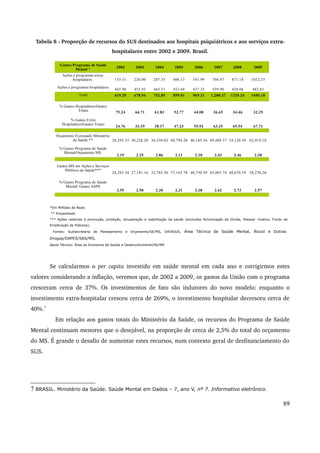
Este relatório descreve os avanços da Política Nacional de Saúde Mental no período de 2007 a 2010, incluindo a expansão da rede de atenção comunitária, a reestruturação da assistência hospitalar psiquiátrica e a articulação com outros setores. Destaca a realização da IV Conferência Nacional de Saúde Mental Intersetorial em 2010 e os desafios do debate político com corporações profissionais durante este período.