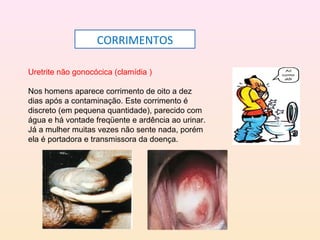
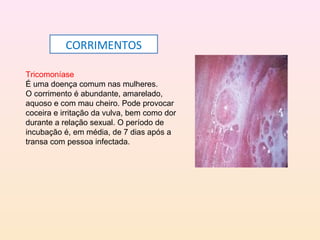
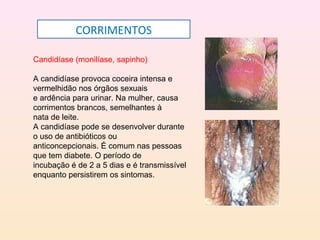
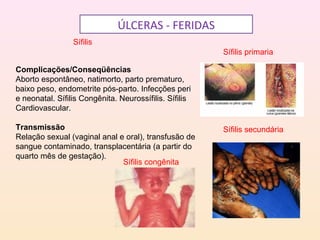
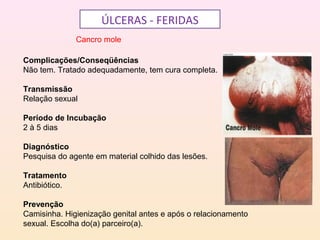
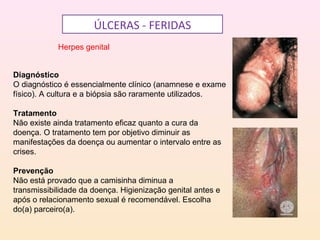
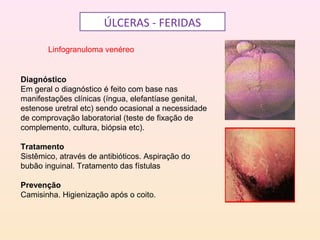
As DSTs são doenças transmitidas sexualmente que podem causar sérios problemas de saúde. Algumas das principais DSTs descritas no documento incluem a sífilis, que pode ser transmitida através do sangue e da mãe para o feto durante a gravidez, causando complicações como natimortos; o herpes genital, que causa surtos recorrentes de lesões dolorosas; e a gonorréia, que pode levar à esterilidade se não tratada.