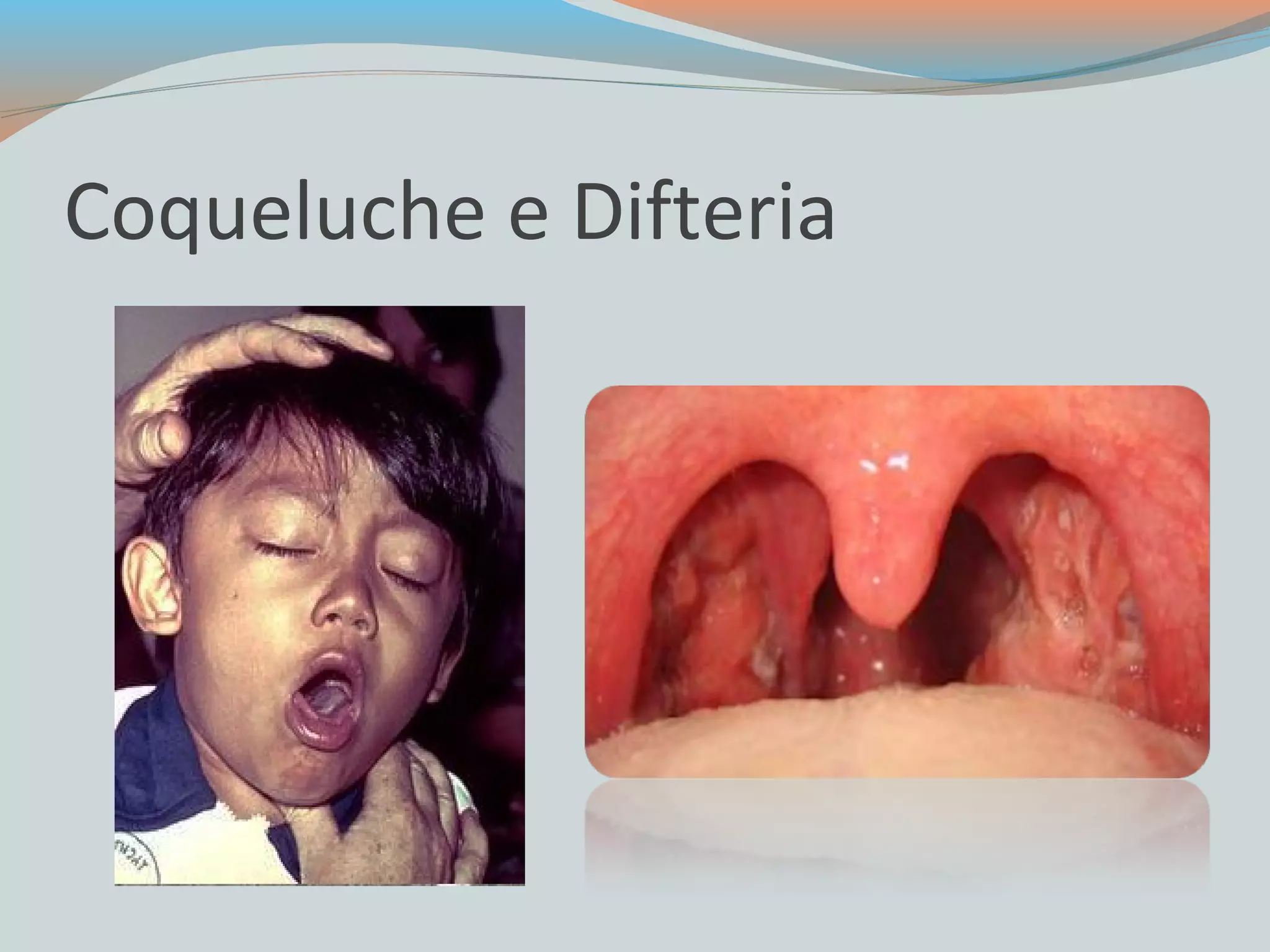
Este documento fornece informações sobre coqueluche e difteria, incluindo sintomas, tratamento, prevenção e controle. Detalha as etapas da coqueluche, complicações possíveis, esquema de vacinação e medidas de controle. Para a difteria, descreve o reservatório, transmissão, complicações, diagnóstico, tratamento com soro antidiftérico e antibióticos.