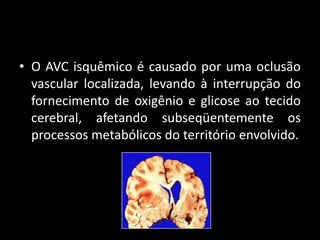
Este documento apresenta um caso clínico de uma paciente de 84 anos internada com diagnóstico de acidente vascular cerebral isquêmico. O resumo contém:
1) A paciente deu entrada na unidade de saúde com afasia súbita e perda de movimentos, sendo diagnosticada com AVC isquêmico após exames de imagem;
2) Após 10 dias na UTI devido à piora do nível de consciência, foi transferida para enfermaria de medicina interna, onde permanece até hoje apresentando quadro neu