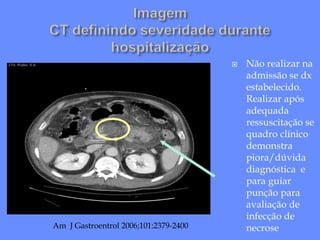
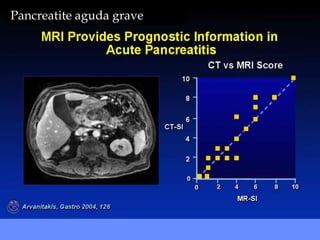
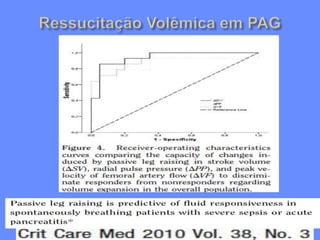
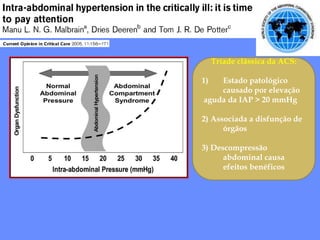
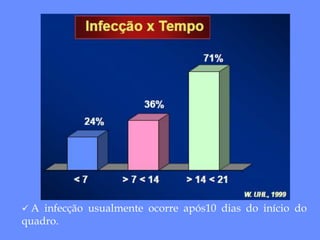
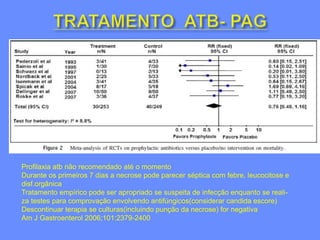
1) O documento discute o tratamento da pancreatite aguda grave (PAG), incluindo monitorização, suporte de órgãos, infecção de necrose pancreática e o papel da cirurgia.
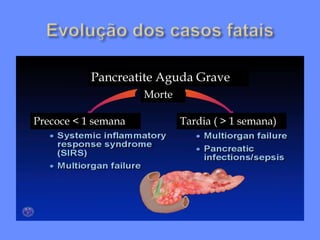
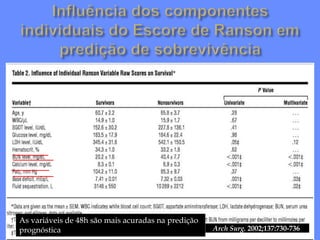
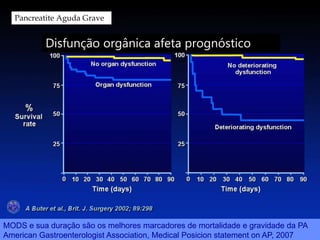
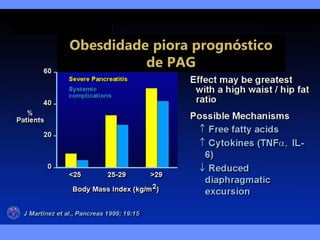
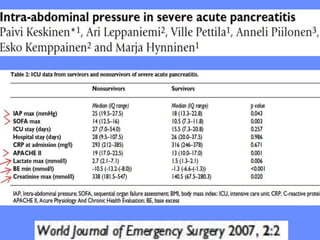
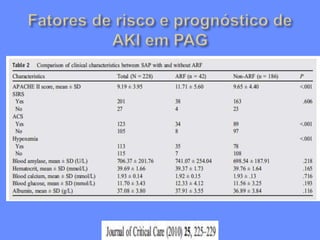
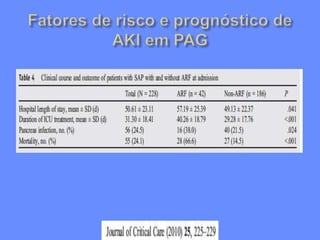
2) A PAG é definida por complicações sistêmicas ou locais, sendo as disfunções orgânicas mais importantes, e a mortalidade pode ser maior que 25%.
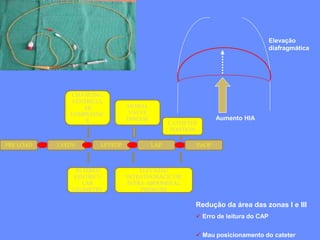
3) O tratamento da PAG envolve monitorização cuidadosa, ressuscitação guiada por metas, suporte nutricional e considerar tratamentos que modulam a inflamação.