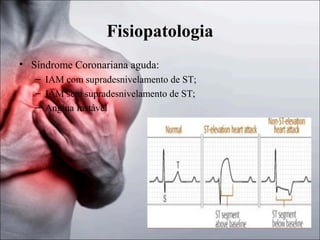
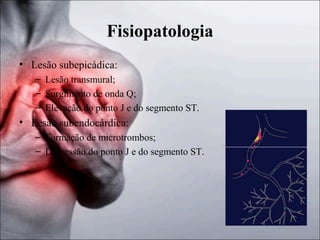
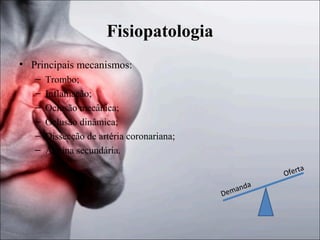
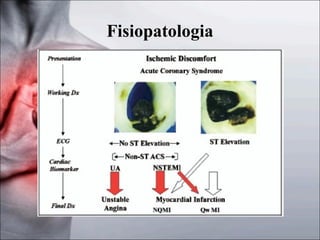
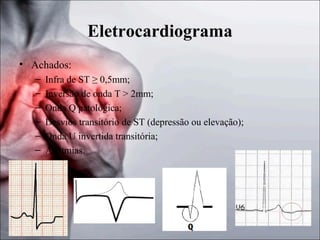
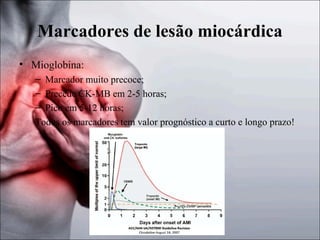
1) O documento discute a fisiopatologia, definições, avaliação e abordagem da angina instável e do infarto agudo do miocárdio sem supradesnivelamento do segmento ST. 2) Os principais mecanismos incluem trombo, inflamação e oclusão coronariana, e os marcadores de lesão miocárdica mais importantes são as troponinas e a CK-MB. 3) O tratamento envolve oxigenoterapia, analgésicos, nitratos, bloqueadores beta e agentes antiplaquetários