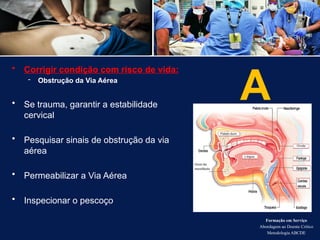
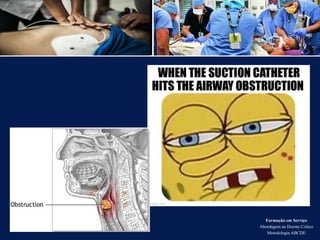
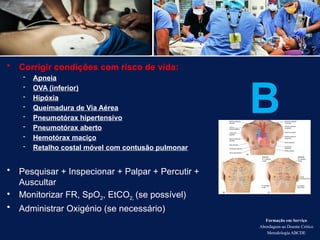
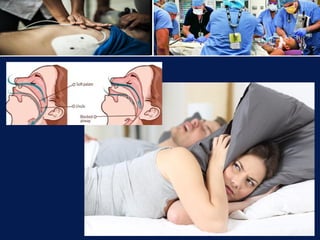
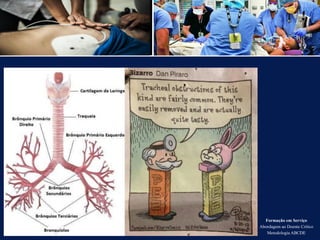
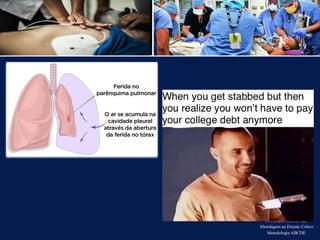
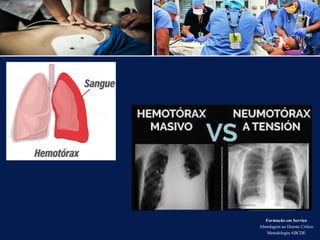
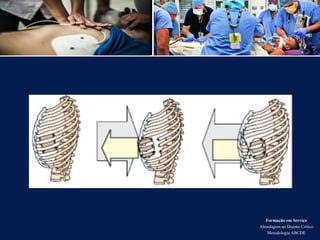
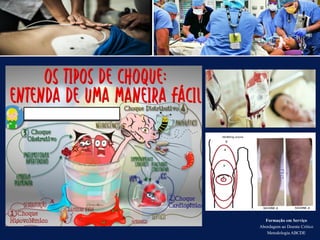
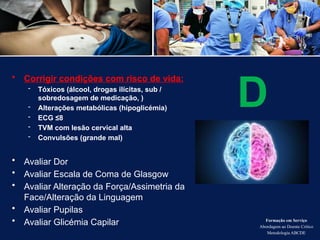
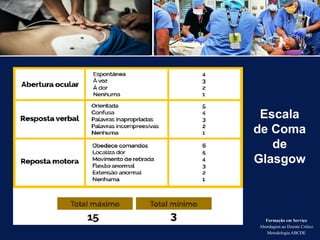
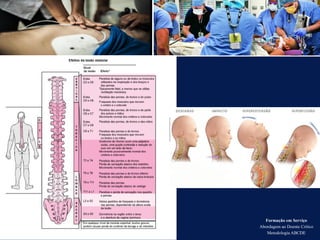
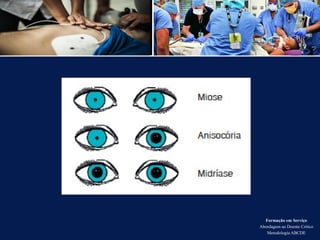
O documento aborda a metodologia ABCDE para a abordagem de doentes críticos, destacando as etapas de avaliação primária e cuidados de enfermagem necessários. Define a pessoa em situação crítica e os cuidados qualificados a serem prestados, enfatizando a importância da monitorização contínua e intervenção eficiente. Além disso, menciona a necessidade de comunicação eficaz durante a transição dos cuidados entre profissionais de saúde.