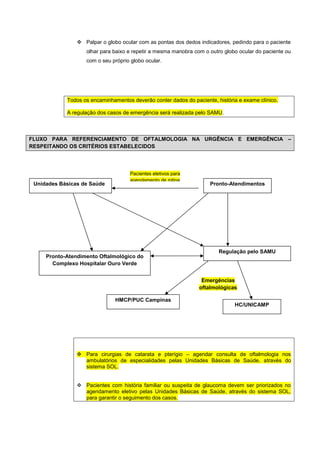
1) O documento apresenta os protocolos operacionais e normas do Serviço de Atendimento Móvel de Urgência 192 (SAMU) de Campinas entre 2001-2016, incluindo estrutura, equipamentos, tripulações e protocolos de regulação médica.
2) O SAMU é composto por uma central de regulação médica e diferentes tipos de ambulâncias, incluindo unidades de suporte avançado e básico. Os protocolos descrevem procedimentos para diversas situações médicas e traumas.
3) A regulação