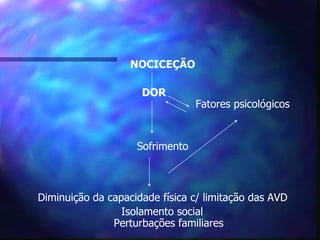
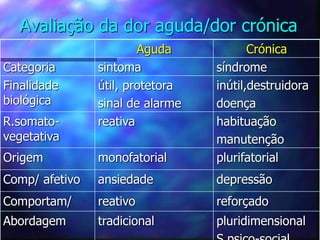
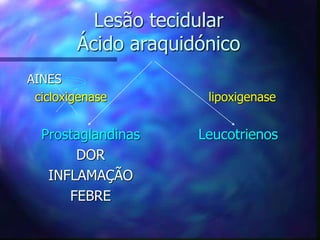
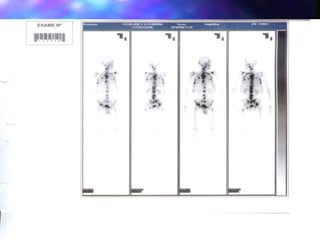
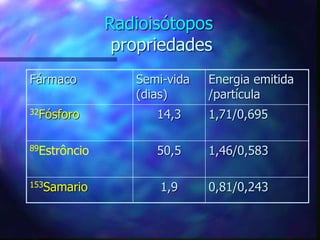
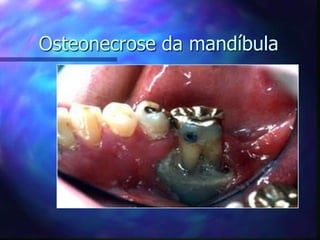
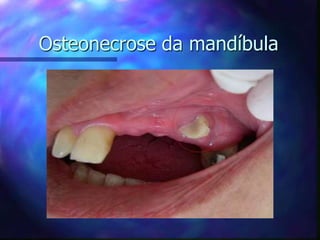
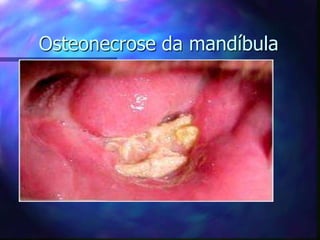
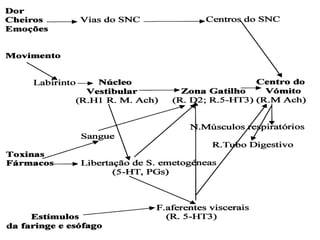
O documento aborda o tratamento da dor em pacientes oncológicos, destacando a alta incidência de dor crônica e a importância do controle da dor para a qualidade de vida. Enfatiza que o subtratamento da dor é um desafio na prática clínica, com diretrizes de tratamento baseadas na escada analgésica da OMS e a necessidade de uma abordagem multidisciplinar. Também menciona diferentes tipos de dor e suas características, assim como os efeitos adversos dos tratamentos analisados.