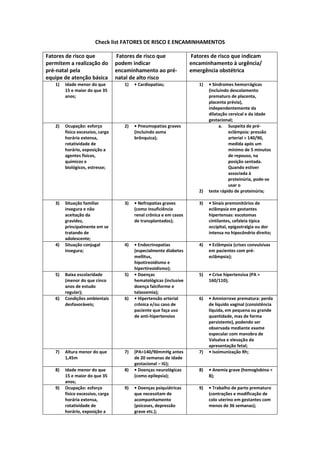
O documento lista fatores de risco que permitem o pré-natal na atenção básica, fatores que indicam encaminhamento ao pré-natal de alto risco e fatores que indicam encaminhamento urgente à obstetrícia. Alguns exemplos são idade menor que 15 ou maior que 35 anos, doenças cardíacas ou renais graves, diabetes, hipertensão e sinais de pré-eclâmpsia.