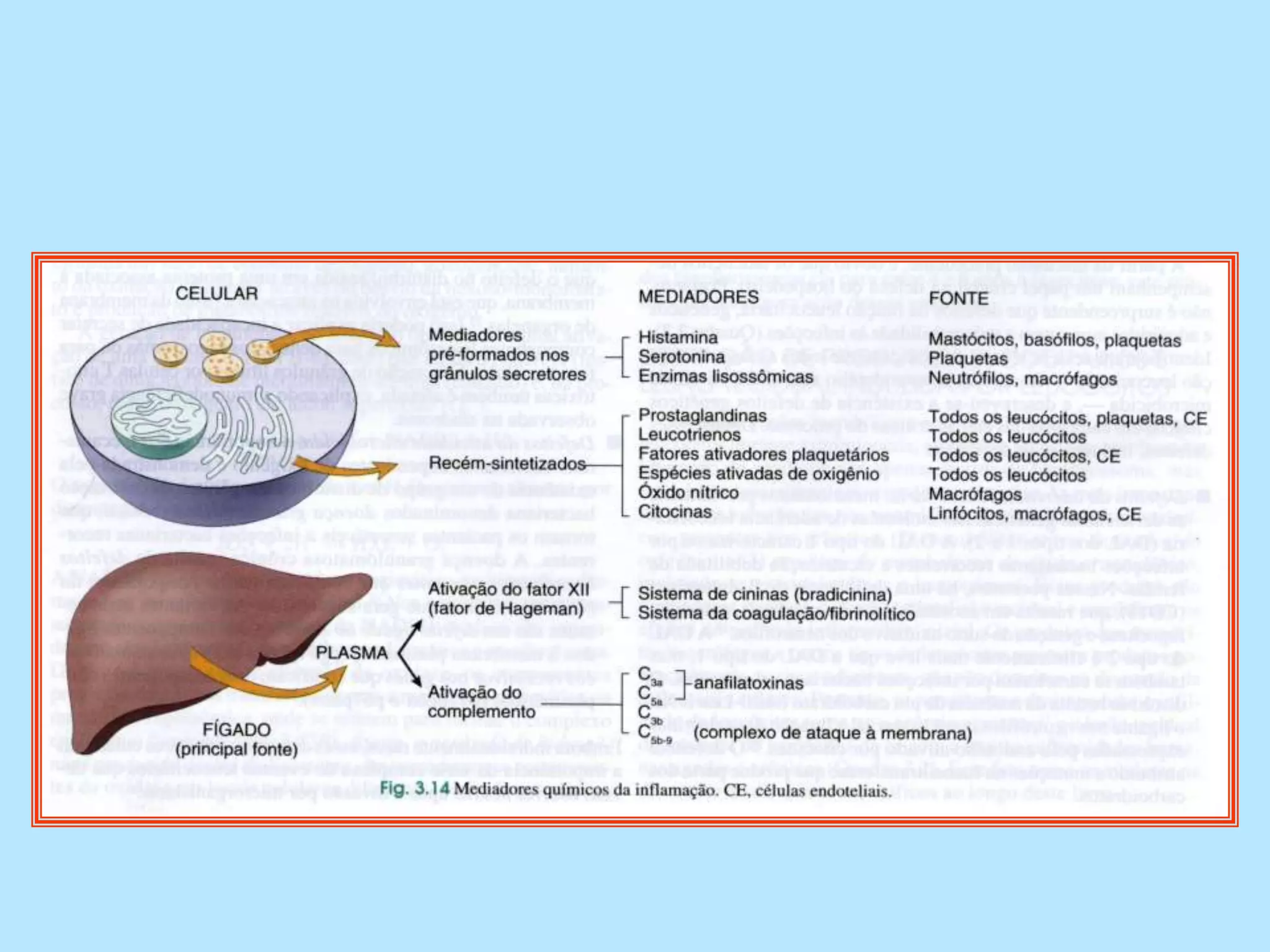
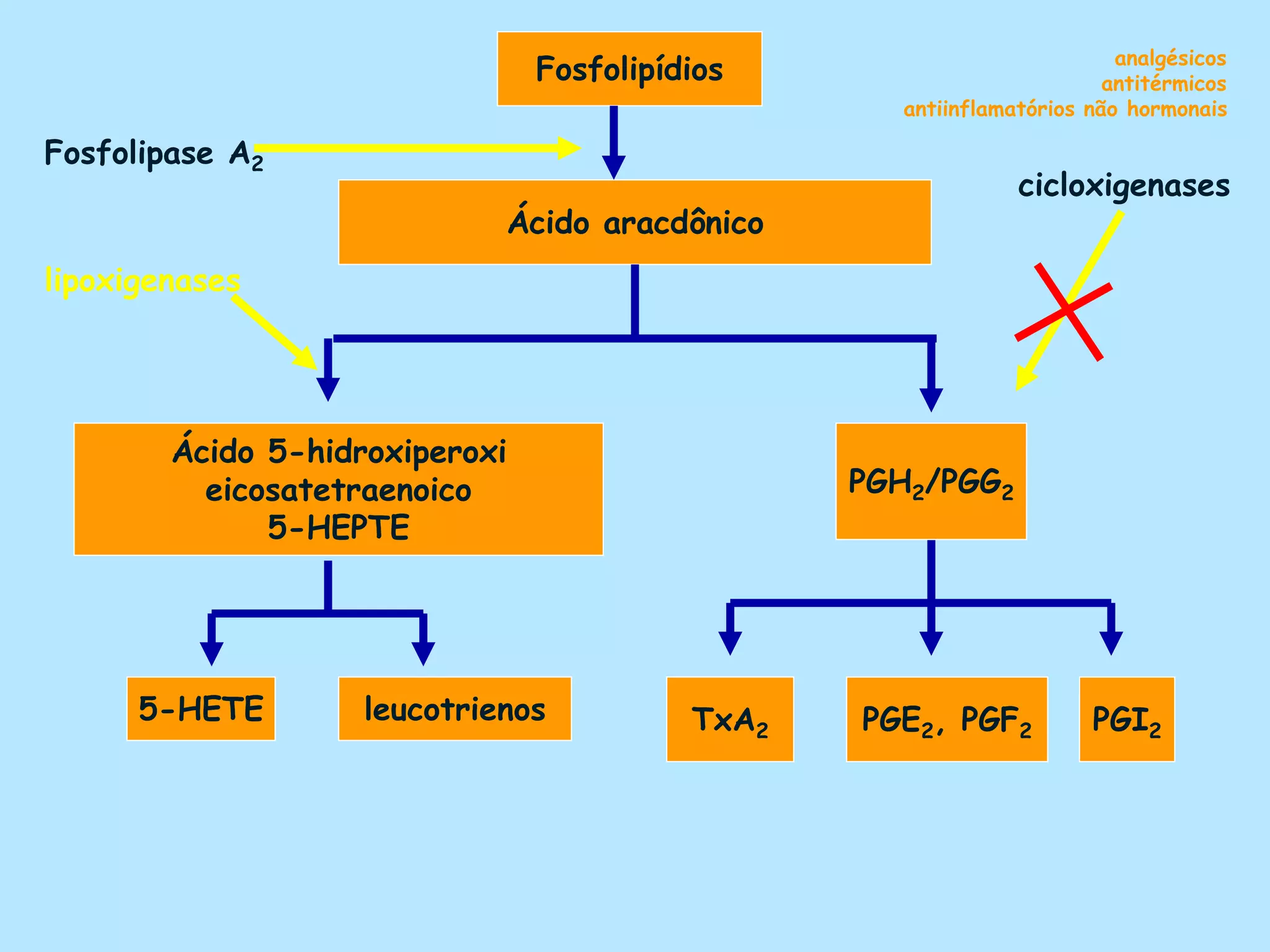
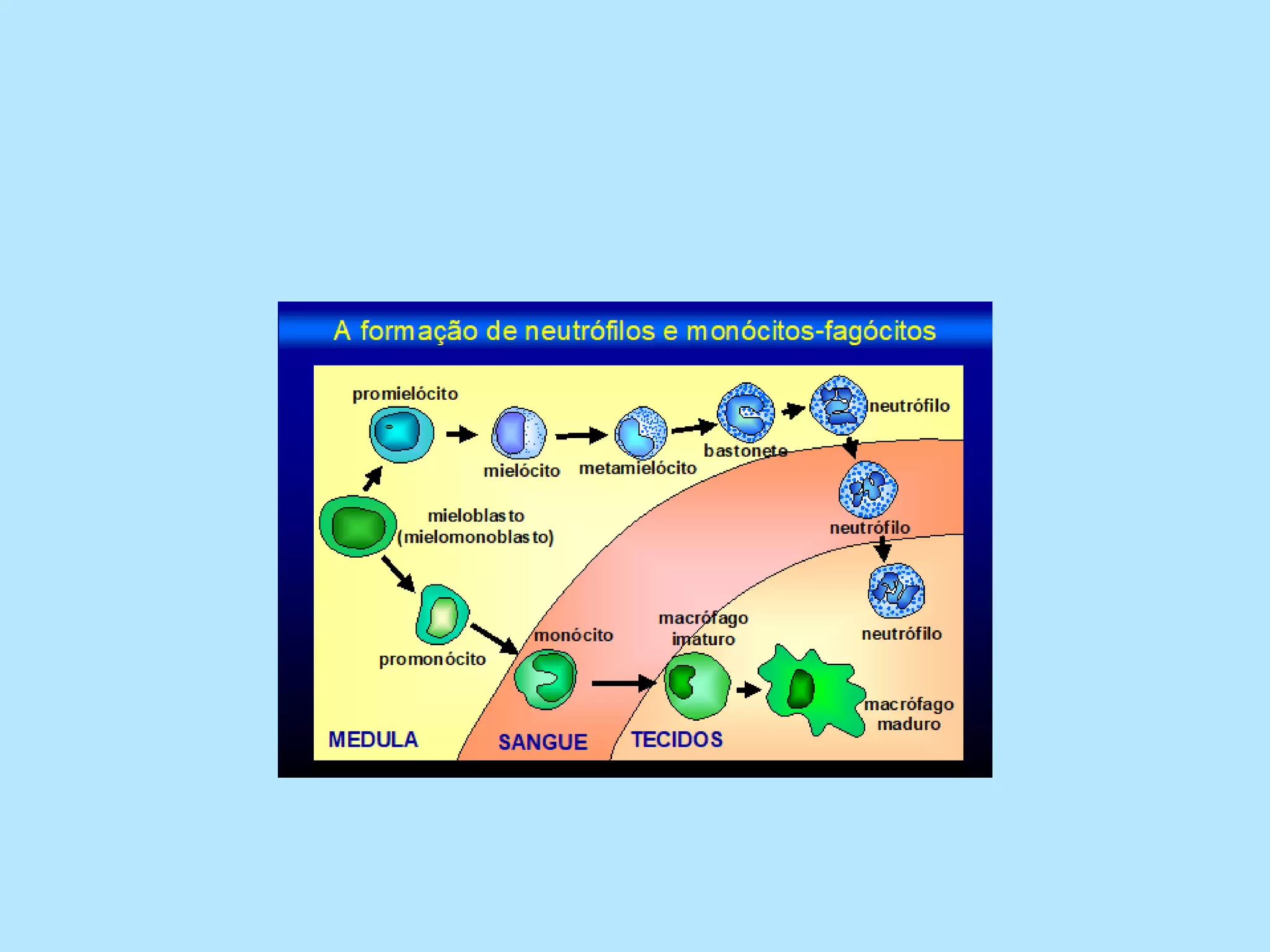
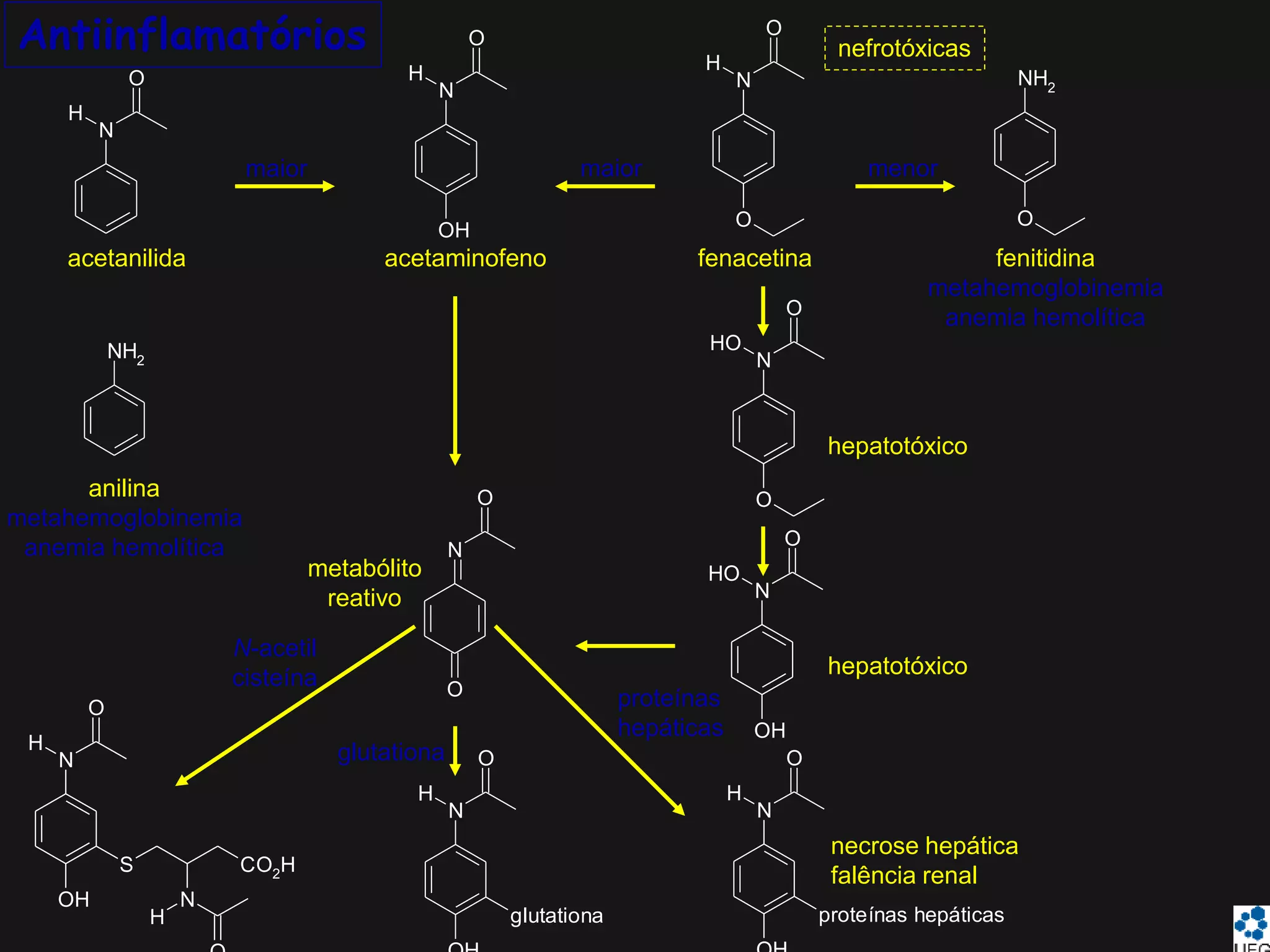
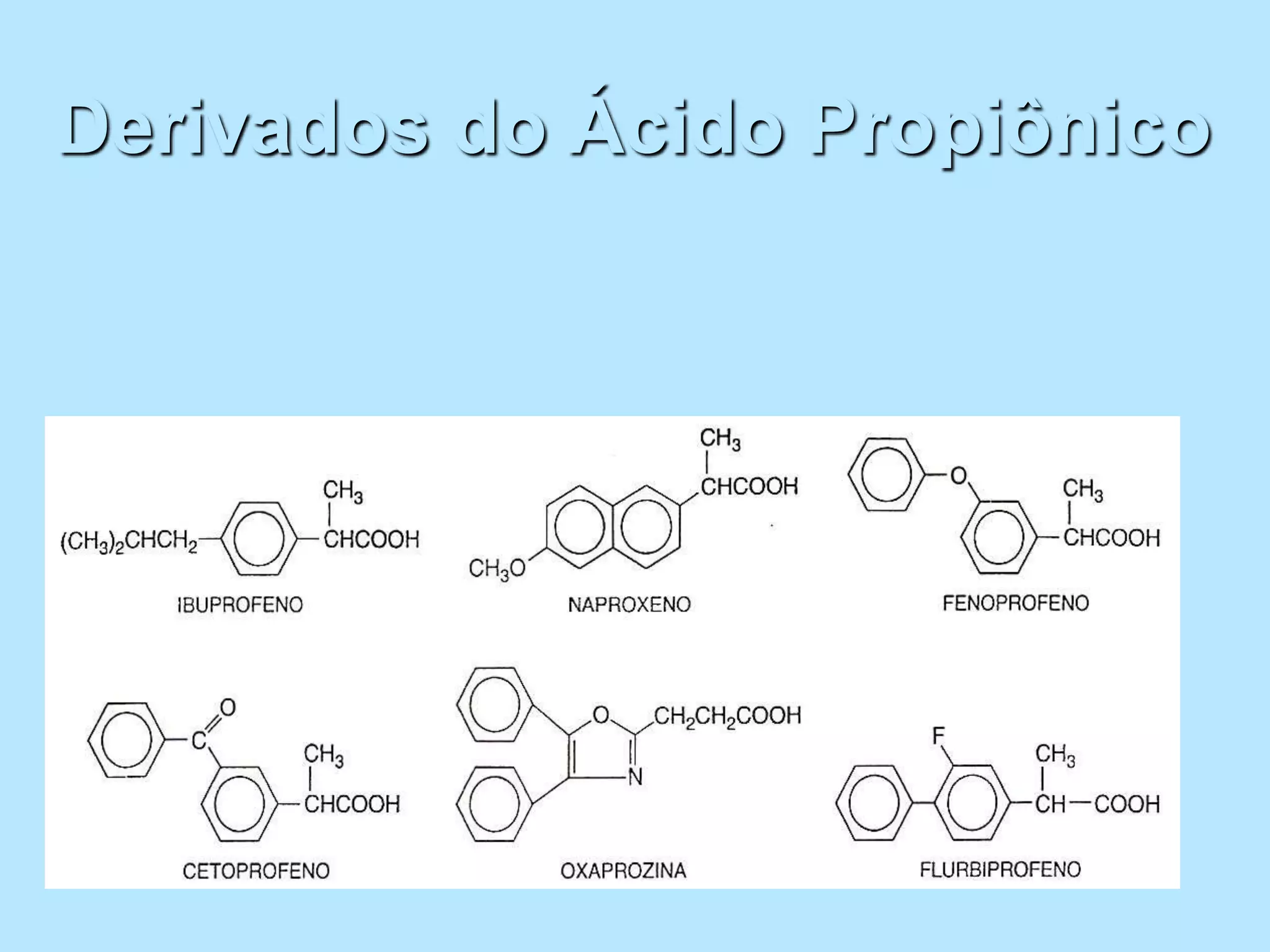
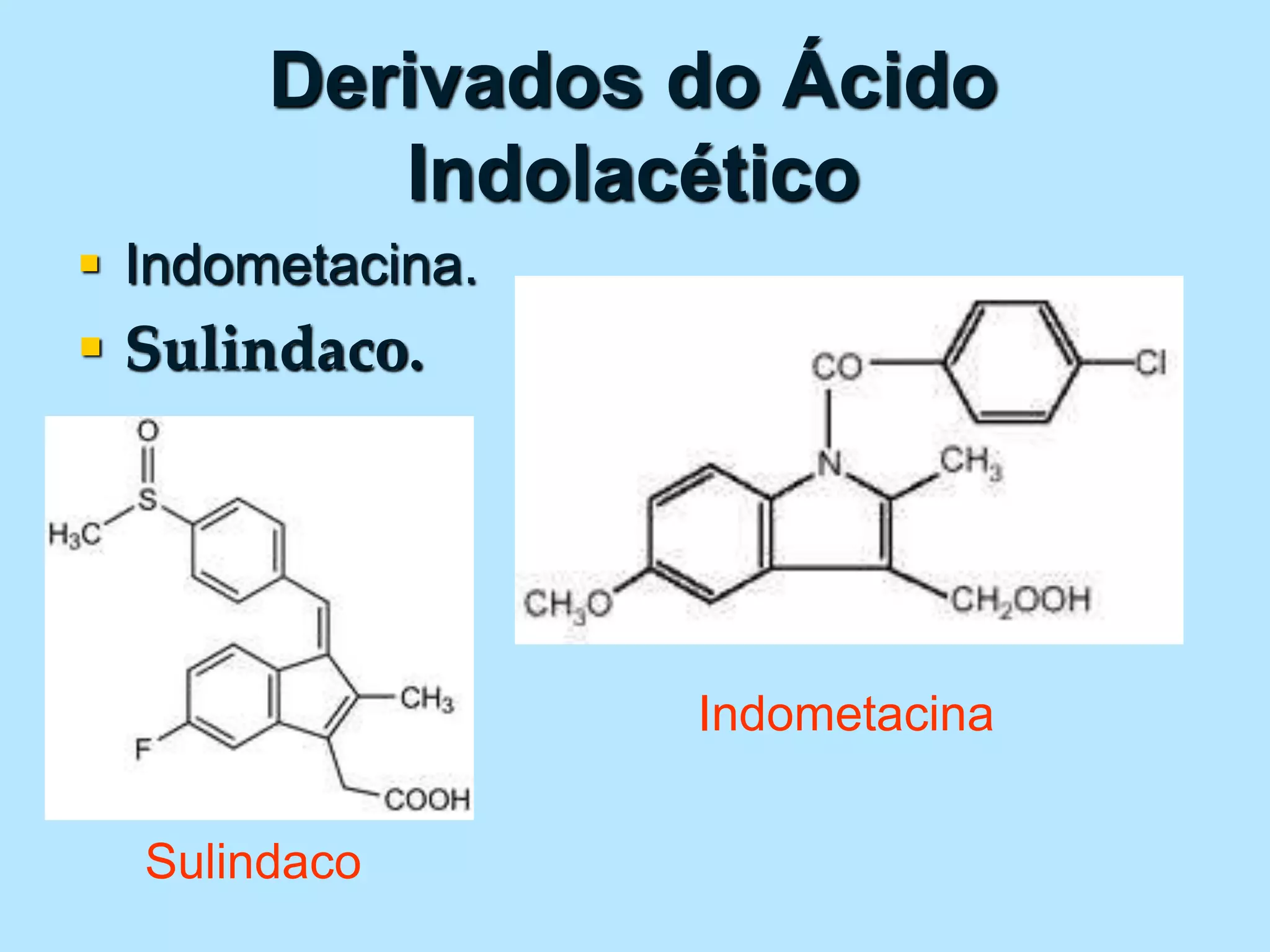
O documento discute a inflamação e anti-inflamatórios. A inflamação é a resposta do corpo a lesões e envolve a produção de mediadores que causam inchaço, dor e vermelhidão. Vários tipos de células liberam mediadores inflamatórios, como histamina, serotonina, prostaglandinas e citocinas. Existem diferentes classes de anti-inflamatórios, incluindo salicilatos, paracetamol e derivados do ácido propiônico, que agem inibindo a produção de mediadores.