QUADRIX_011_IAMSPE-RM-2022_Prova_Pratica_MEDICINA PALIATIVA.pdf
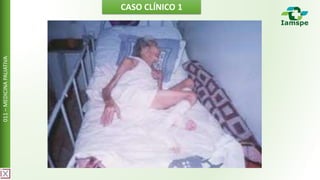
- 2. A esposa de um paciente de 82 anos de idade, comerciante aposentado, pai de seis filhos e procedente de São Paulo, conta que ele está acamado desde novembro de 2020, quando teve um AVC hemorrágico, durante um pico hipertensivo. Ficou internado por quase três meses e recebeu alta muito emagrecido, usando fraldas e sonda de gastrostomia, com três lesões nas regiões dos quadris e do sacro. Atualmente, está em casa, sendo cuidado por ela e por uma única filha, que passou a colaborar com o cuidado porque estava desempregada. A filha fica responsável por ajudar nos banhos e por fazer o enteroclisma a cada sete dias (sem o qual o paciente não evacua). 011 – MEDICINA PALIATIVA CASO CLÍNICO 1
- 3. Dona Francisca, funcionária da casa, cuida da alimentação caseira, que é passada pela sonda de gastrostomia e também oferecida por via oral, embora com grande dificuldade. Desde a alta hospitalar, já esteve em prontos-socorros cinco vezes, devido à queda do estado geral, com tosse produtiva e sonolência. Nas cinco vezes, teve o diagnóstico de pneumonia, tratada todas as vezes com dez dias de antibióticos. História pregressa: tabagismo por cinquenta anos (um maço/dia) e etilismo (quatro doses de cachaça ao dia, por mais de quarenta anos), ambos interrompidos com o AVC; hipertensão diagnosticada há quinze anos, sem tratamento; diabetes diagnosticado, na internação, no período do AVC. CASO CLÍNICO 1 011 – MEDICINA PALIATIVA
- 4. Medicações em uso: enalapril 5 mg (duas vezes ao dia); AAS 300 mg ao dia; e glibenclamida 5 mg (duas vezes ao dia). Exame físico: estado geral de regular a ruim; hipocorado ++/6+; desidratado +/6+; afebril; anictérico; acianótico; e emagrecido ++++/6+. Exame neurológico: abre os olhos, mas não verbaliza e não contactua com familiares nem mesmo com gestos. Hemiplegia à esquerda. ACV: RCR 2T; BNF; sopro diastólico +/6+, em foco mitral; FC de 92 bpm; e PA de 135/70 mmHg (única aferição realizada com paciente deitado). AR: MV difusamente diminuído (ausculta difícil por significativa redução da expansibilidade torácica); crepitações finas, bibasais; e sibilos e crepitações grossas audíveis na base D. 011 – MEDICINA PALIATIVA CASO CLÍNICO 1
- 5. Abdome: flácido; escavado; indolor; sem massas ou visceromegalias; sigmoide palpável; e peristalse +. Osteomuscular: atrofia muscular intensa; flexo de membros inferiores (da perna sobre a coxa e da coxa sobre o abdome) com visível dor na tentativa de estendê-los; e flexo mantido do membro superior esquerdo. Pele: frágil; com lesão de pressão grau 4 na região sacral; com área de necrose seca e secreção esverdeada; lesão de pressão grau 2 em trocânteres direito e esquerdo; e úlcera de pressão grau 1 em calcanhares. 011 – MEDICINA PALIATIVA CASO CLÍNICO 1
- 6. Cite dois critérios maiores para a síndrome de imobilismo do idoso. Déficit cognitivo (demência, sequela de AVC, doença neurodegenerativa) moderado a grave Múltiplas contraturas. Questão 1 011 – MEDICINA PALIATIVA
- 7. Cite dois critérios menores para a síndrome de imobilismo do idoso. Disfagia. Incontinência urinária e/ou fecal. Afasia ou distúrbio de comunicação. Sinais de sofrimento cutâneo ou úlcera por pressão ou lesão por pressão. Questão 2 011 – MEDICINA PALIATIVA
- 8. CASO CLÍNICO 2 Um paciente AVN de 63 anos de idade, tabagista e etilista de longa data (dois maços de cigarro por dia desde os quinze anos de idade e 400 mL de aguardente diariamente desde os 25 anos de idade), procurou atendimento médico por emagrecimento de 20 kg em dois meses, associado à disfagia progressiva, inicialmente para sólidos, evoluindo para líquidos (inclusive água). Realizou radiografia de esôfago, estômago e duodeno (REED), que evidenciou lesão vegetante em esôfago, ocupando mais de 50% da luz do órgão, com extensão de aproximadamente 5 cm, no nível da carina. Há alta suspeição para câncer de esôfago. 011 – MEDICINA PALIATIVA
- 9. Qual é o principal exame para a confirmação diagnóstica e histológica? Endoscopia digestiva alta com biópsia. Questão 3 011 – MEDICINA PALIATIVA
- 10. Qual é o tipo histológico mais provável, considerando-se a localização do tumor e os hábitos de vida do paciente? Carcinoma espinocelular de esôfago. Questão 4 011 – MEDICINA PALIATIVA
- 11. CASO CLÍNICO 3 Uma paciente de 82 anos de idade, internada por descompensação cardíaca (tem um ecocardiograma que mostra fração de ejeção do ventrículo esquerdo de 20%), apresenta, subitamente, piora da falta de ar. Negou outros sintomas como tosse, dor torácica, náuseas ou vômitos. Ao exame físico, ritmo cardíaco irregular, frequência cardíaca de 150 bpm, pressão arterial de 110 x 80 mmHg, saturação de oxigênio de 86%, com cateter nasal de O2 de 5 L/min. ECG: fibrilação atrial com alta resposta ventricular, sem alterações isquêmicas agudas. 011 – MEDICINA PALIATIVA
- 12. CASO CLÍNICO 3 Um ECG de duas semanas atrás mostra ritmo sinusal com ES atriais isoladas. Exames realizados às 11 h, no momento do desconforto: TTPA 23,1’, razão 0,860; TAP 13,31/79,5%; INR 1,13; depuração de creatinina 17,4 mL/min.; troponina 0,351 ng/mL; e CKMB 4 ng/mL. Exames realizados às 14 h: troponina 0,363 ng/dL; e CKMB 3,8 ng/dL. 011 – MEDICINA PALIATIVA
- 13. Essa paciente é elegível a um serviço de cuidados paliativos? Justifique. Sim. Ela é portadora de doença incurável e potencialmente letal. Questão 5 011 – MEDICINA PALIATIVA
- 14. O plano de cuidados para a paciente deve privilegiar, exclusivamente, o conforto? Justifique. Não. Ela se beneficia das medidas de conforto e das que alteram o prognóstico de sua doença de base. Questão 6 011 – MEDICINA PALIATIVA
- 15. Um paciente portador de doença arterial periférica grave, HAS, com um acidente vascular encefálico há cerca de três anos, com sequela motora em membro superior direito, possui proposta de amputação transfemoral de coxa direita. Optou-se, então, pela realização de acesso venoso central pela equipe anestésica, guiado por ultrassonografia. Vide imagem a seguir. 011 – MEDICINA PALIATIVA CASO CLÍNICO 4
- 17. Considerando-se que a letra A indique a estrutura vascular superior e a letra B indique a estrutura vascular inferior, o que indicariam a letra A e a letra B na ultrassonografia da região cervical? Veia jugular Interna letra A Carótida letra B Questão 7 011 – MEDICINA PALIATIVA
- 18. CASO CLÍNICO 5 Joana Maria, de 58 anos de idade, faxineira, foi pela primeira vez à UBS para fazer os exames de rotina. Nega doenças prévias. É tabagista (dez maços/ano) e tem hábitos sedentários. Nega etilismo ou uso de drogas ilícitas. Realizou seus últimos exames gerais há três anos, sem alterações. Iniciou menopausa aos 52 anos de idade. Encontra-se assintomática, exceto por leve azia quando consome alimentos mais “pesados” a cada dois meses. Ao exame clínico: dentes em mau estado de conservação; IMC 32 kg/m2; circunferência abdominal 108 cm; PA de 136 x 70 mmHg; e frequência cardíaca de 76 bpm, sem outras alterações. 011 – MEDICINA PALIATIVA
- 19. Que exames deverão ser solicitados? Hemograma, colesterol total e frações, triglicérides, sangue oculto nas fezes, mamografia, Papanicolau (colpocitologia oncócitica), glicemia de jeum, Hb glicada. Questão 8 011 – MEDICINA PALIATIVA
- 20. CASO CLÍNICO 6 Um paciente de 65 anos de idade, tabagista e etilista de longa data, foi ao pronto-socorro com queixa de rouquidão há seis meses, com piora progressiva, e relatou que, nas últimas duas semanas, iniciara disfagia para alimentos sólidos e engasgos ao tomar líquidos. Há dois dias, começou a sentir dispneia ao se deitar e ao fazer esforços moderados. A respiração é ruidosa, com ruído inspiratório importante. Encontra-se acianótico, com frequência respiratória de trinta incursões por minuto, PA de 160 x 90 mmHg e FC de 102 bpm. Oximetria de pulso mostra saturação de oxigênio de 89%. Foi submetido à laringoscopia indireta com sucesso e o exame é mostrado na imagem a seguir. 011 – MEDICINA PALIATIVA
- 22. Que conduta deverá ser adotada nesse caso? Indicar de imediato traqueostomia. Questão 9 011 – MEDICINA PALIATIVA
- 23. CASO CLÍNICO 7 011 – MEDICINA PALIATIVA Um paciente de 88 anos de idade, parcialmente dependente para as atividades da vida diária (AVD) e para as atividades instrumentais da vida diária (AIVD), tem histórico de HAS e DM em tratamento. Devido ao deficit cognitivo e à pouca mobilidade, evoluiu, nos últimos seis meses, com importante sarcopenia. Após contato com sua cuidadora, foi contaminado com o vírus SARS-CoV-2 e evoluiu rapidamente com quadro respiratório grave, sendo levado ao hospital. À avaliação inicial, o paciente apresentava desconforto respiratório caracterizado por taquipneia (24 ipm) e a SpO2 em ar ambiente era de 88%. CT de tórax evidenciou presença de vidro fosco (inflamação/infecção), comprometendo cerca de 50% do parênquima pulmonar.
- 24. Assumindo-se que o paciente, bastante frágil, não seja candidato a medidas de suporte invasivas e mais agressivas, qual será a proposta de cuidado para ele, a fim de se orientar a família? Deverá ele ser admitido na UTI? Orientação da familia quanto ao prognóstico e alívio de sintomas, analgesia, morfina para melhora do desconforto respiratório, oxigênio nasal e sintomáticos, incluído corticoide, sem encaminhamento para a UTI. Questão 10 011 – MEDICINA PALIATIVA