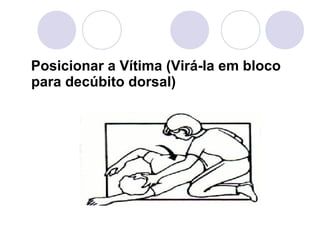
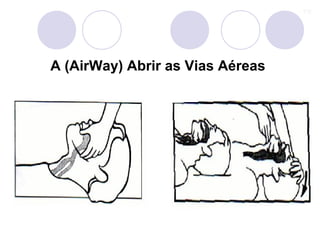
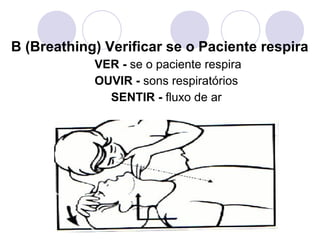
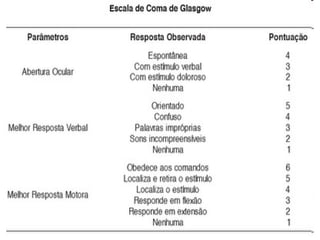
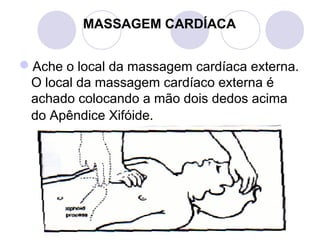
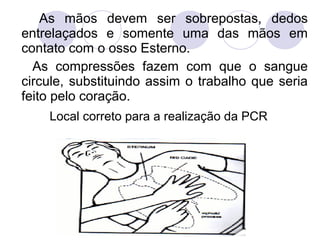
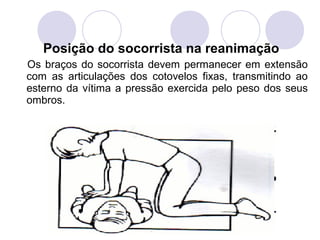
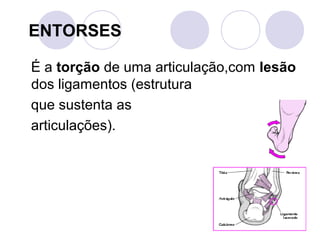
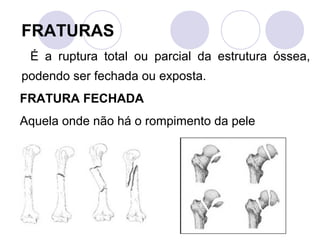
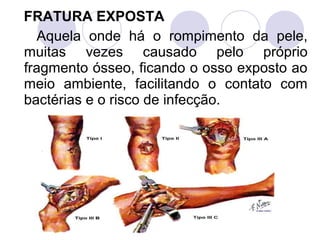
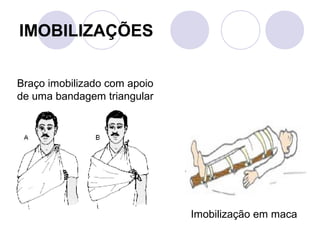
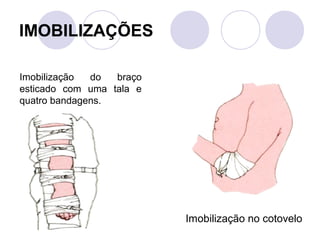
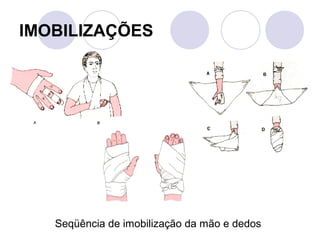
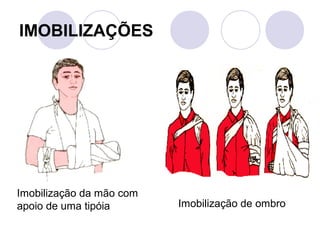
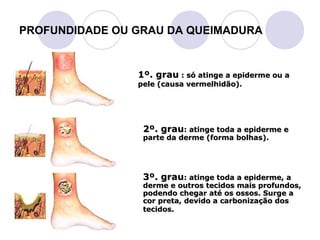
Este documento fornece informações sobre primeiros socorros para parada cardiorrespiratória, hemorragias, fraturas, queimaduras e desmaios. Ele descreve as causas, sinais e sintomas destas condições médicas de emergência e explica os procedimentos básicos que devem ser realizados para prestar os primeiros socorros.