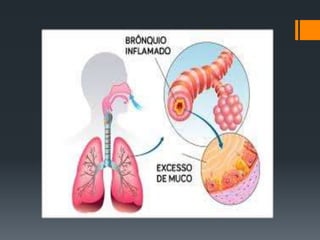
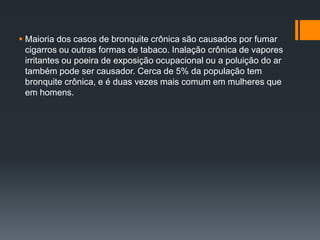
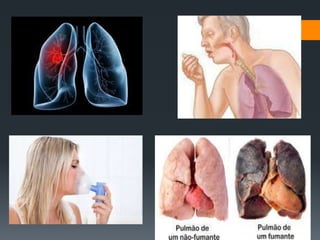
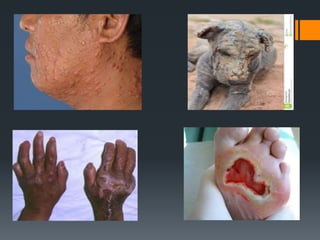
Bronquite é uma inflamação dos brônquios que pode ser aguda ou crônica. A pertússis, ou coqueluche, é uma doença contagiosa causada pela bactéria Bordetella pertussis que causa tosse violenta. A hanseníase, também conhecida como lepra, é uma doença infecciosa causada pelo bacilo Mycobacterium leprae que causa danos à pele e nervos.