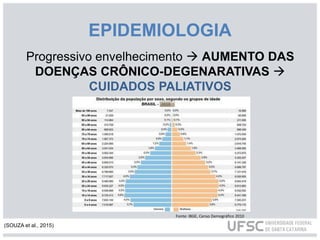
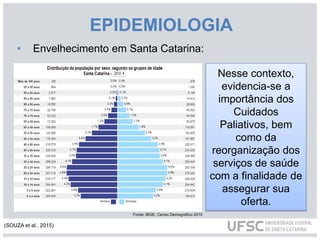
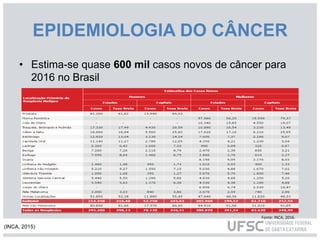
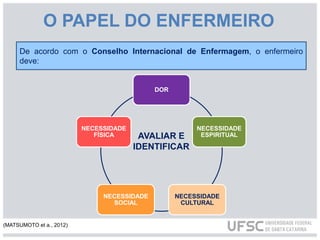
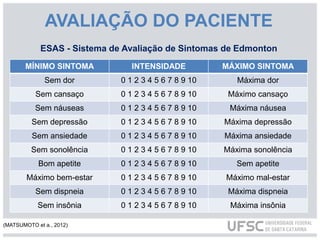
O documento discute os cuidados paliativos na atenção domiciliar realizados por enfermeiros. Aborda a história dos cuidados paliativos, sua definição pela OMS, princípios, avaliação de pacientes, plano de cuidados e terapêuticas não medicamentosas como massagens e relaxamento. Também descreve o papel do enfermeiro em identificar necessidades físicas, espirituais, sociais e culturais dos pacientes e fornecer assistência no luto antecipatório.