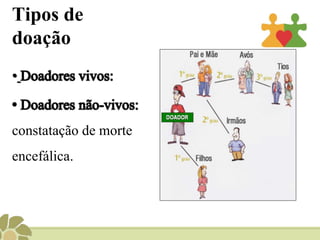
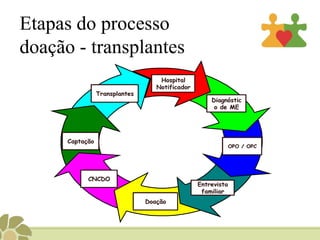
Este documento discute aspectos éticos e legais sobre transplante e doação de órgãos no Brasil. Ele aborda tópicos como conceitos de doação e transplantes, tipos de doação e transplantes, morte encefálica, lista de espera, fundamentos ético-legais e o papel da enfermagem no processo.