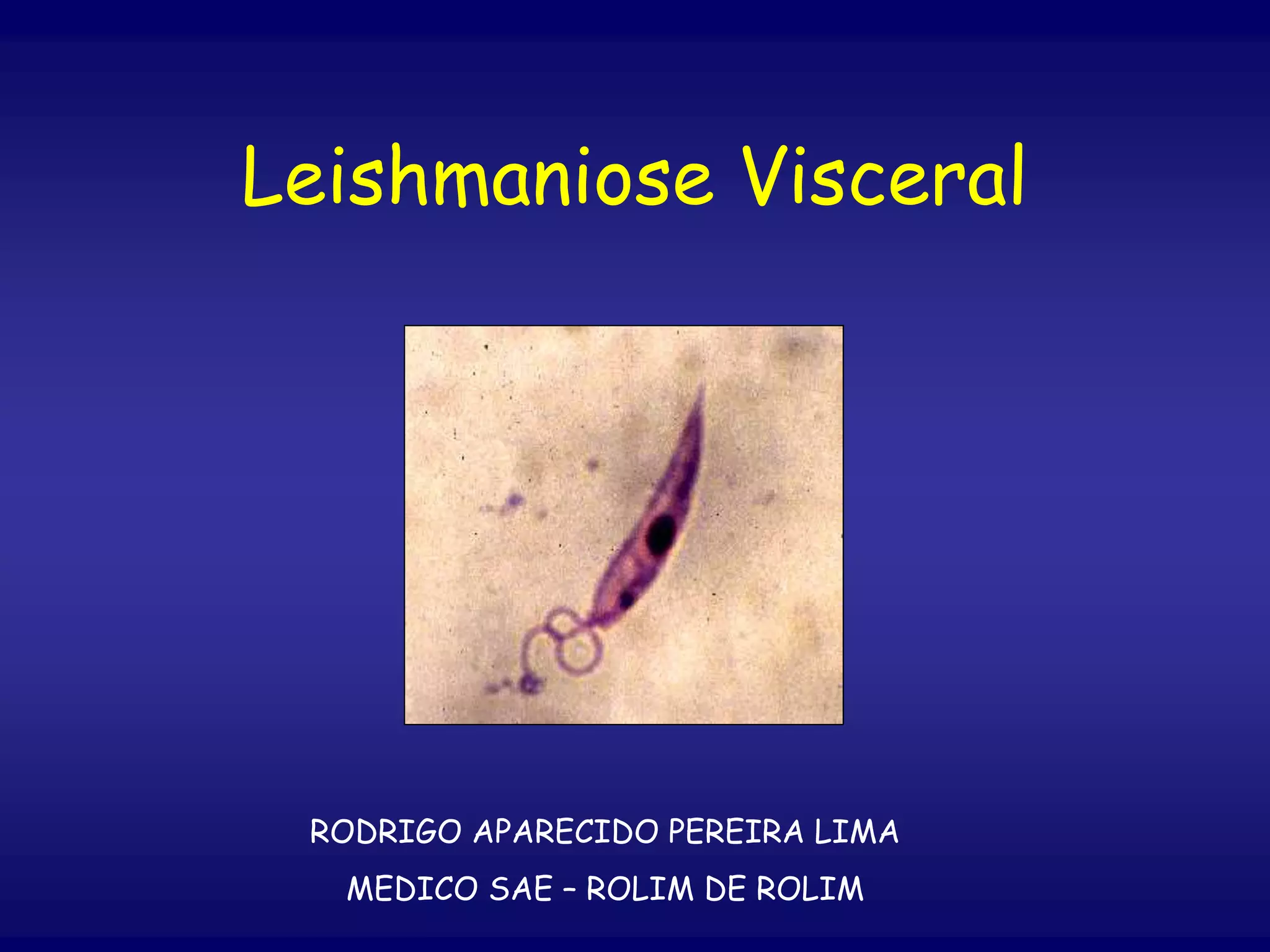
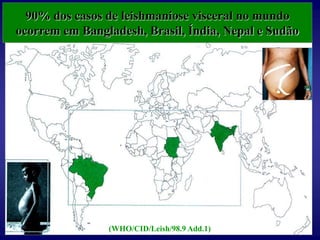
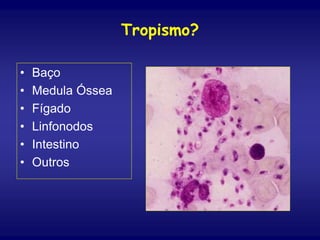
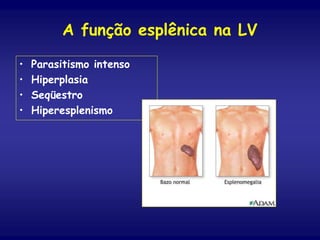
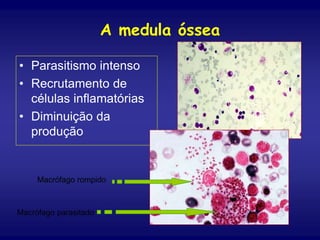
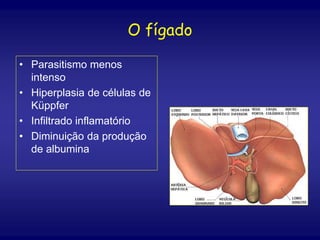
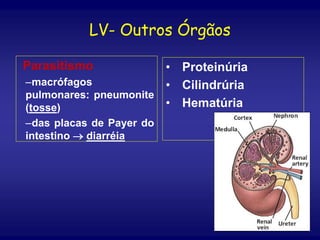
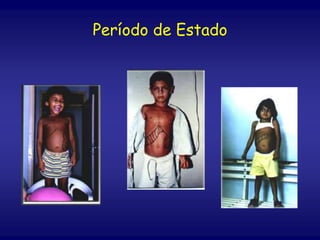
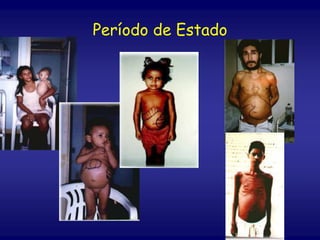
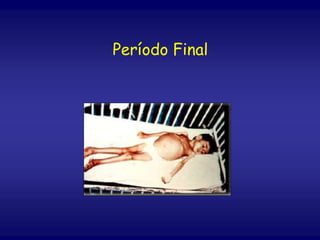
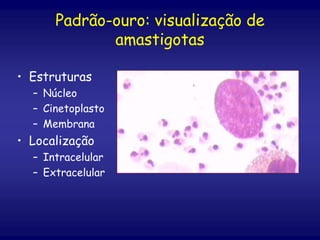
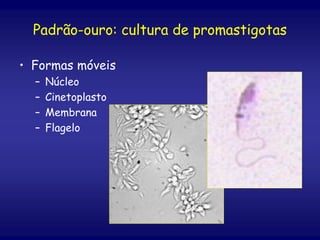
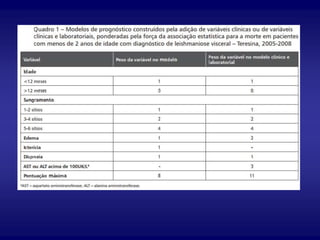
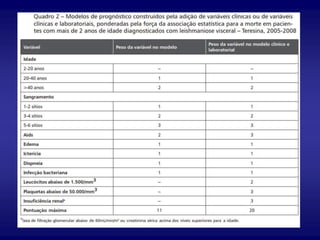
O documento discute a leishmaniose visceral, incluindo sua distribuição global, agente causador, vetor, sintomas clínicos, diagnóstico e tratamento. A doença afeta cerca de 12 milhões de pessoas em 88 países e é causada pelo protozoário Leishmania chagasi, transmitido por flebótomos. Os principais sintomas incluem esplenomegalia, hepatomegalia e febre, e o diagnóstico é feito por visualização do parasita em amostras de medula óssea ou baço. O