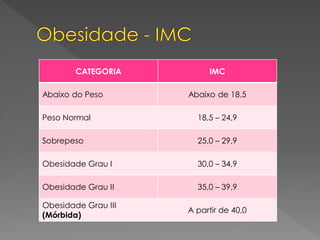
O documento discute os transtornos do humor, com foco na depressão e no transtorno bipolar. Apresenta os sintomas, critérios de diagnóstico e abordagens de tratamento destas condições, incluindo o apoio psicológico aos pacientes e técnicas como o monitoramento do humor através de diários.

![ F30-F39 Transtornos do humor [afetivos]
Característica principal: alteração do
humor ou do afeto, no sentido de uma
depressão (com ou sem ansiedade
associada) ou de uma elação.
Modificação do nível global de atividade
Tendem a ser recorrentes
A ocorrência dos episódios individuais
pode estar relacionada com situações ou
fatos estressantes.
(CID 10)](https://image.slidesharecdn.com/aulas10e11guanambi-230402220924-93c59c63/85/Aulas-10-e-11-Guanambi-pdf-2-320.jpg)