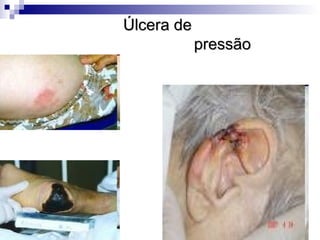
úLceras de pressão
- 2. Úlcera de pressão: definida como qualquer lesão causada por pressão não aliviada que resulta em danos nos tecidos subjacentes (tecido subcutâneo, músculo, articulações, ossos). Ocorrem geralmente nas regiões de proeminências ósseas e são graduadas em estágios I, II, III e IV para classificar o grau de danos observados nos tecidos.
- 3. É uma lesão da pele produzida quando se exerce uma pressão sobre uma região plana ou proeminência óssea, provocando um bloqueio sanguíneo, e como conseqüência, a isquemia a qual produz uma degeneração rápida dos tecidos
- 4. Estágios da Úlcera de Pressão Estágio I É um eritema da pele intacta que não embranquece após a remoção da pressão. Em indivíduos com a pele mais escura, a descoloração da pele, o calor, o edema ou o endurecimento também podem ser indicadores de danos.
- 6. Estágio II É uma perda parcial da pele envolvendo a epiderme, derme ou ambas. A úlcera é superficial e apresenta-se como uma abrasão, uma bolha ou uma cratera rasa.
- 8. Estágio 3 Perda da pele na sua espessura total, envolvendo danos ou uma necrose do tecido subcutâneo que pode se aprofundar, não chegando até a fáscia muscular. A úlcera se apresenta clinicamente como uma cratera profunda.
- 10. Estágio 4 Perda da pele na sua total espessura com uma extensa destruição ou necrose dos músculos, ossos ou estruturas de suporte como tendões ou cápsulas das juntas.
- 12. A classificação das úlceras em estágios é uma parte da avaliação. É importante avaliar a presença de inflamação, infecção, endurecimento e isquemia.
- 15. Pontos sensíveis para o surgimento de úlceras
- 16. Causas: A pressão nos tecidos é examinada em relação a três fatores, considerando a etiologia das úlceras: 1- Intensidade da Pressão 2- Duração da Pressão 3- Tolerância Tecidual A tolerância tecidual é influenciada por vários fatores: 1. Cisalhamento – causado pela combinação da gravidade e fricção. Exerce uma força paralela à pele e resulta da gravidade que empurra o corpo para baixo e da fricção ou resistência entre o paciente e a superfície de suporte. Quando a cabeceira da cama é elevada, a pele adere-se ao leito mas o esqueleto empurra o corpo para baixo. Os vasos sanguíneos são esticados ou acotovelados dificultando ou interrompendo o fluxo sanguíneo. O cisalhamento causa a maior parte do dano observado nas úlceras de pressão.
- 17. Fricção – Se sua ação for isolada, a sua capacidade de danos está restrita a epiderme e derme. Resulta em uma lesão semelhante a uma queimadura leve. Ocorre com maior freqüência em pacientes agitados. A forma mais grave de dano por fricção ocorre associada ao cisalhamento. Umidade – altera a resistência da epiderme para forças externas.
- 18. Déficit nutricional – pode afetar o desenvolvimento da úlcera de pressão pois a hipoalbuminemia altera a pressão oncótica e causa a formação de edema. A difusão de oxigênio no tecido edemaciado fica comprometida. Há uma diminuição da resistência a infecção devido ao efeito no sistema imunológico. A anemia também afeta o transporte de oxigênio. As deficiências de vitaminas A, C e E também podem contribuir para o desenvolvimento da úlcera de pressão devido ao papel que estas vitaminas tem na síntese do colágeno, imunidade e integridade epitelial.
- 19. Outros fatores importantes no desenvolvimento da úlcera de pressão: A.Idade avançada – muitas mudanças ocorrem com o envelhecimento e incluem: achatamento da junção entre a derme e epiderme; menor troca de nutrientes, menor resistência a força de cisalhamento, diminuição da capacidade de redistribuir a carga mecânica da pressão. B. Baixa pressão sangüínea – a hipotensão pode desviar o sangue da pele para órgãos vitais. C. Estado psicológico – Motivação, energia emocional e estresse são considerados. O cortisol pode ser um fator para uma baixa tolerância tecidual. D. Fumo E. Temperatura corporal elevada – pode estar relacionada ao aumento da demanda de oxigênio em tecidos com anóxia. F. Procedimentos cirúrgicos com duração de 4 horas ou mais. G. Incontinência urinária ou fecal. H. Vários diagnósticos: paralisia, lesão de medula espinhal, câncer, problemas ortopédicos, doença vascular, doença neurológica, diabetes.
- 20. Prevenção : A prevenção é a melhor solução para o problema da úlcera de pressão. I – Avaliação do Risco 1. Considere em risco para úlcera todas as pessoas restritas ao leito ou cadeira de rodas, ou aquelas cuja capacidade de se reposicionarem está debilitada; 2. Identifique todos os fatores individuais de risco (diminuição do estado mental, umidade, incontinência, deficiências nutricionais), de forma a direcionar as medidas preventivas específicas.
- 21. 1.Inspecione a pele pelo menos uma vez diariamente e documente as observações; 2. Individualize a freqüência do banho. Use um agente de limpeza suave. Evite água quente e fricção excessiva; 3. Avalie e trate a incontinência. Quando a incontinência não puder ser controlada, limpe a pele no momento em que sujar, use uma barreira tópica para umidade e selecione absorventes higiênicos que forneçam de forma rápida uma superfície seca para a pele; 4. Use hidratantes para pele seca. Minimize os fatores ambientais que causam o ressecamento da pele como ar frio e de baixa umidade; 5. Evite massagear as proeminências ósseas; 6. Use um posicionamento apropriado, técnicas corretas de movimentação e transferência de forma a minimizar a lesão da pele devido à fricção e forças de cisalhamento; 7. Use lubrificantes secos (amido de milho) ou coberturas protetoras (tipo curativos transparentes) para reduzir a lesão por fricção; 9. Institua um programa para manter ou melhorar o estado de atividade e mobilidade;
- 22. III – Redução da Carga Mecânica e Utilização de Superfícies de Suporte 1.Reposicione as pessoas restritas ao leito pelo menos a cada duas horas; pessoas restritas à cadeira a cada hora; 2. Use uma escala de horário de reposicionamento por escrito; 3. Coloque as pessoas em risco, em colchões ou almofadas que reduzam a pressão. Não use almofadas tipo argola ou roda d´água. 4. Considere o alinhamento postural, a distribuição do peso, a estabilidade e a capacidade para o alívio da pressão quando posicionar pessoas em cadeiras ou cadeiras de rodas; 5. Ensine as pessoas restritas à cadeira e que são capazes, a mudar a posição para aliviar o seu peso a cada 15 minutos;
- 23. 6. Use recursos tipo trapézio ou o lençól móvel/forro de cama para elevar ou movimentar ao invés de arrastar as pessoas durante a transferência ou mudança de posição; 7. Use travesseiros ou almofadas de espuma para manter as proeminências ósseas como joelhos e calcâneos fora do contato direto com a cama ou com outra proeminência do próprio corpo; 8. Use recursos que aliviem totalmente a pressão nos calcâneos (coloque travesseiros sob a panturrilha para elevar os pés); 9. Evite posicionar o paciente diretamente sobre o trocânter. Quando usar o decúbito lateral diretamente no trocânter, use a posição lateral inclinada em ângulo de 30 graus; 10. Eleve a cabeceira da cama o menos possível e por pouco tempo (ângulo máximo de 30 graus).