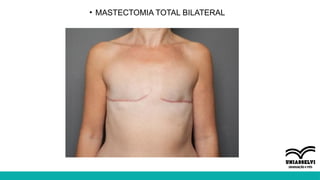
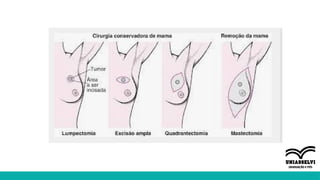
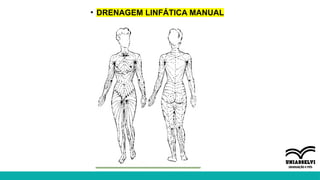
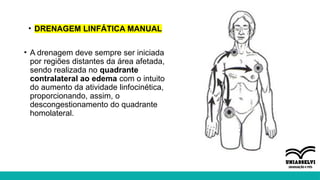
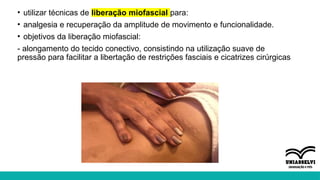
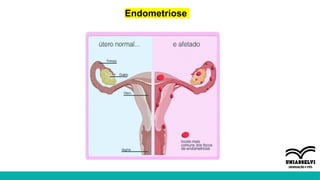
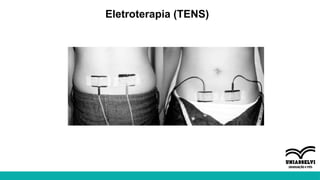
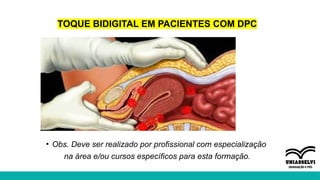
O documento aborda a atuação da fisioterapia na saúde da mulher, com foco em câncer de mama, climatério e dor pélvica crônica. Os objetivos incluem a compreensão das intervenções fisioterapêuticas para acompanhamento pré e pós-operatório, tratamento de linfedema e disfunções sexuais, além do manejo de complicações no climatério e menopausa. Reunindo técnicas como drenagem linfática manual e exercícios para fortalecer o assoalho pélvico, o texto enfatiza a importância da fisioterapia em promover a qualidade de vida das mulheres.