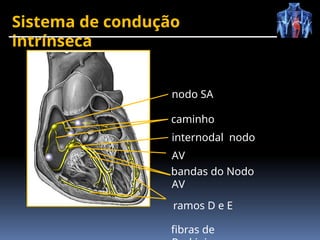
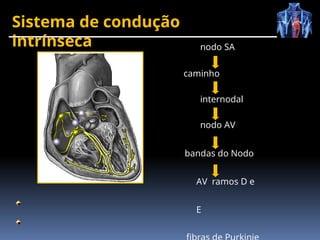
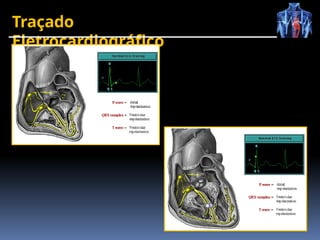
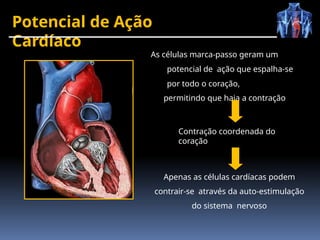
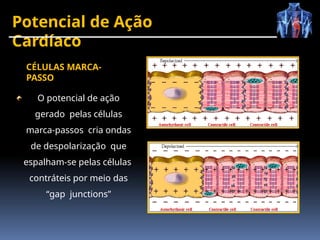
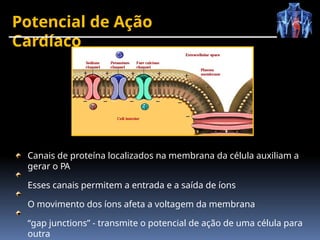
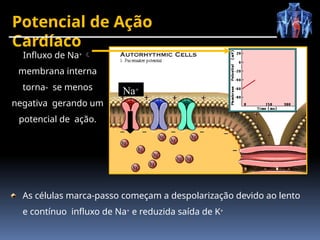
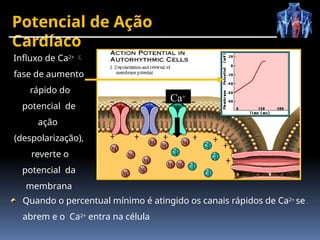
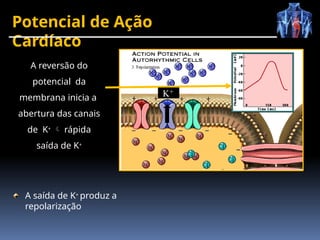
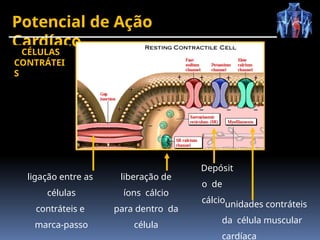
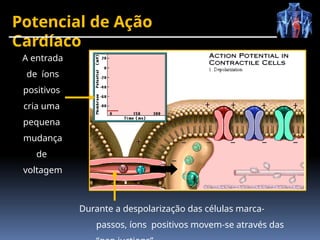
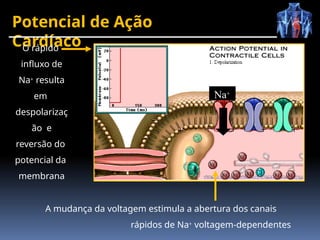
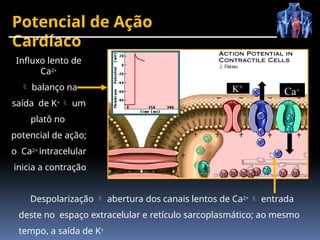
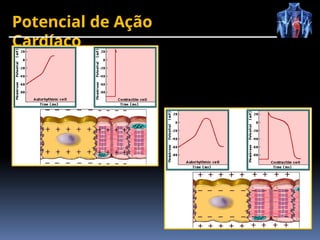
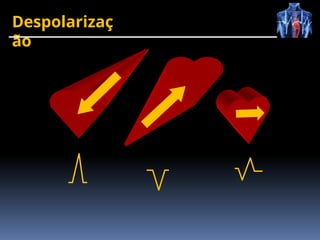
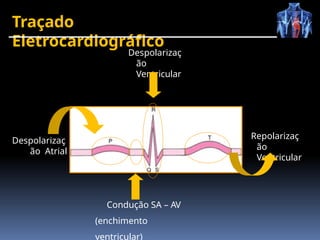
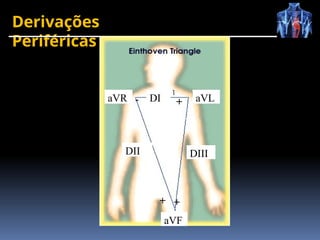
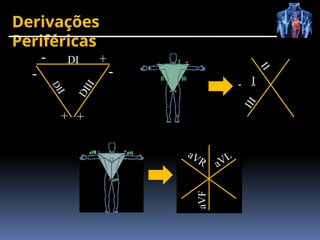
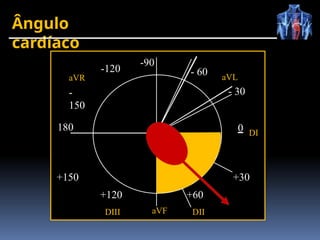
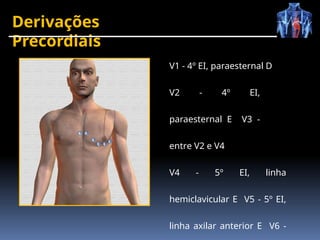
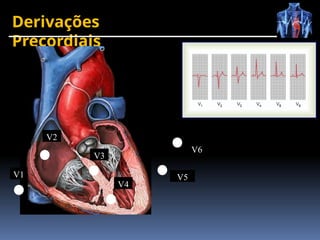
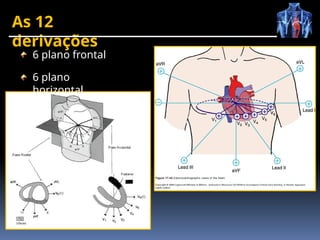
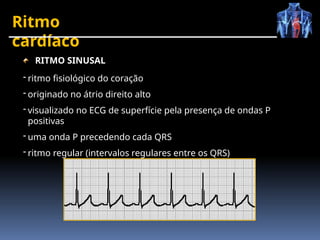
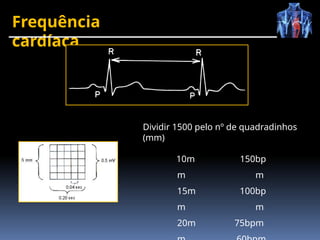
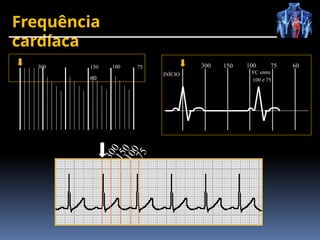
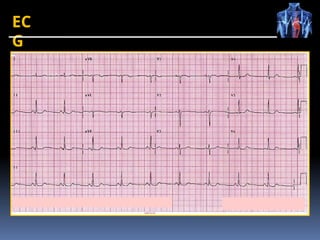
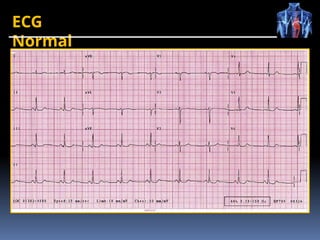
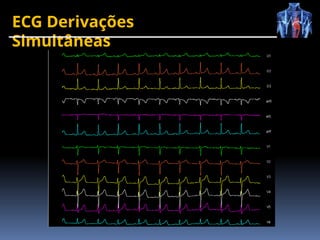
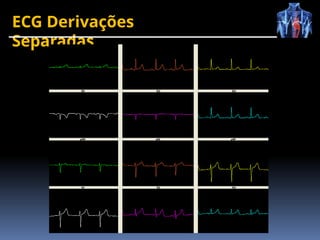
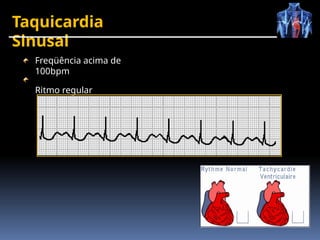
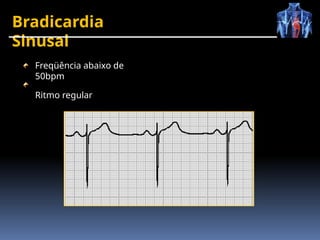
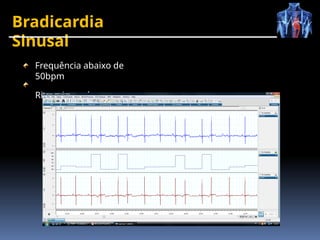
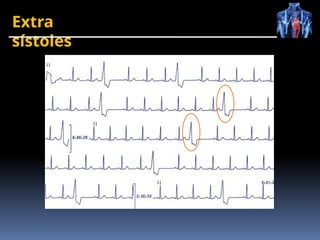
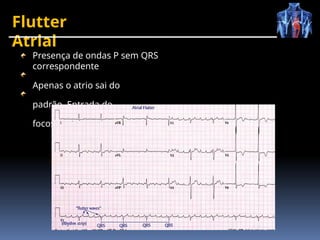
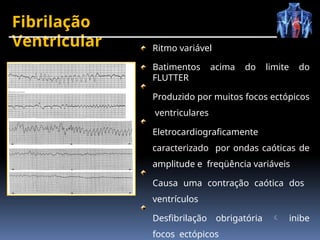
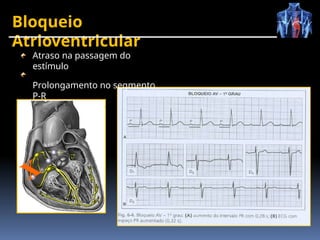
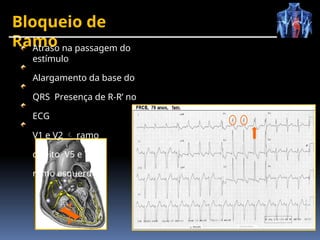
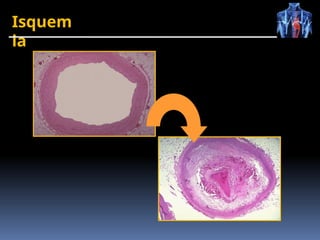
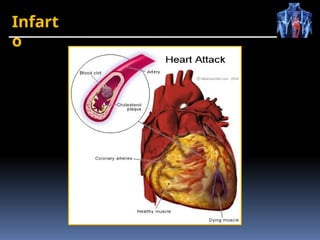
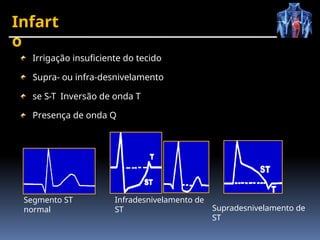
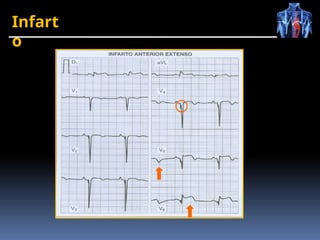
O documento fornece um histórico detalhado sobre a evolução do eletrocardiograma (ECG) e a eletrofisiologia cardíaca, incluindo contribuições de diversos pesquisadores ao longo dos anos. Descreve a geração e condução do potencial de ação cardíaco, bem como a interpretação do ECG e as arritmias associadas. O texto também aborda as frequências cardíacas normais e anormais, suas causas e implicações clínicas.