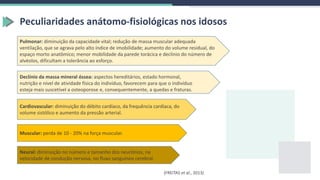
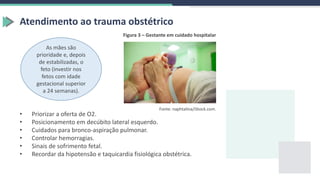
1) O documento discute a assistência de enfermagem em traumas pediátricos, geriátricos e obstétricos, destacando as peculiaridades anatômicas e fisiológicas dessas populações e os cuidados necessários no atendimento pré-hospitalar e hospitalar.
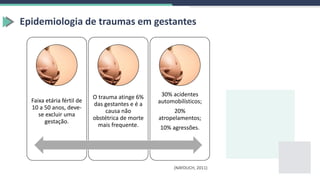
2) Aborda a epidemiologia dos traumas nessas populações especiais, como quedas em crianças e idosos e acidentes de trânsito em gestantes.
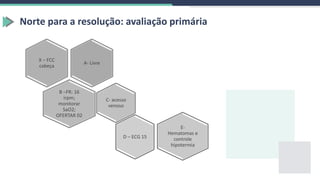
3) Detalha os cuidados de enfermagem