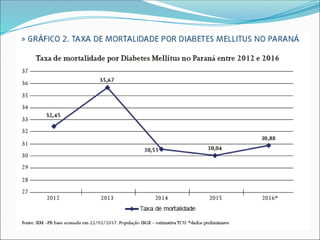
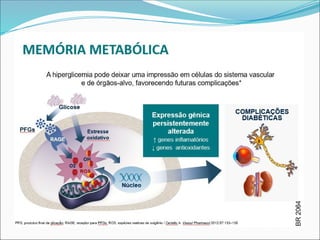
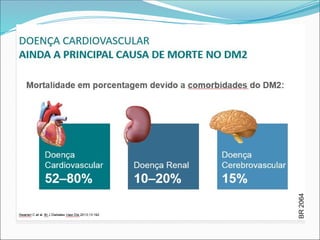
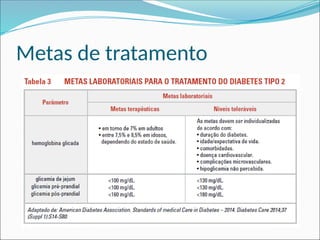
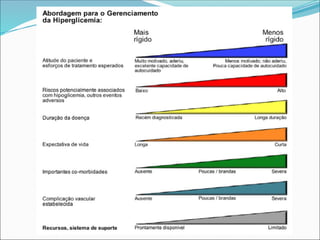
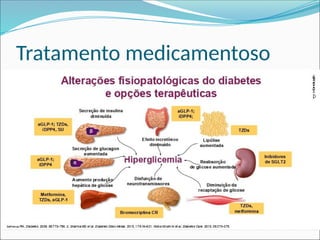
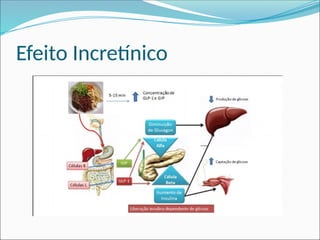
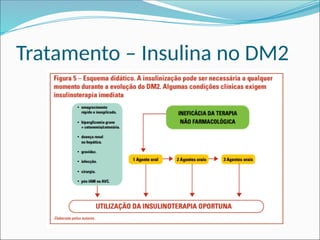
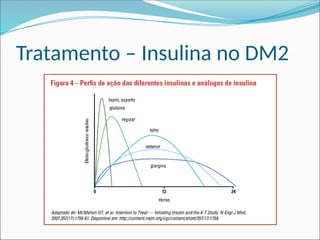
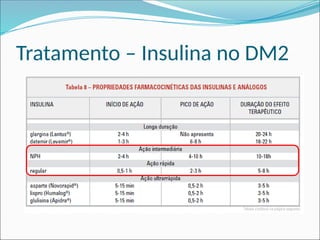
O documento aborda a epidemiologia e tratamento do diabetes mellitus, destacando a crescente prevalência da doença globalmente e no Brasil. São discutidos os tipos de diabetes, suas complicações, e estratégias de prevenção e tratamento, incluindo mudanças no estilo de vida e medicamentos. Além disso, enfatiza a importância do monitoramento e acompanhamento dos pacientes, incluindo exames regulares e controle da glicemia.