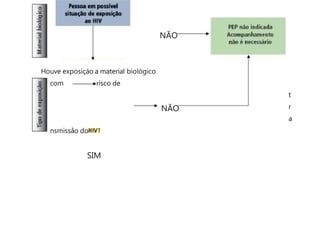
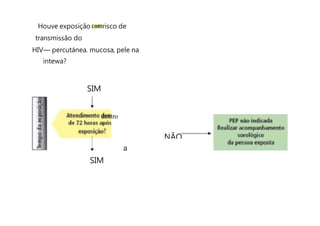
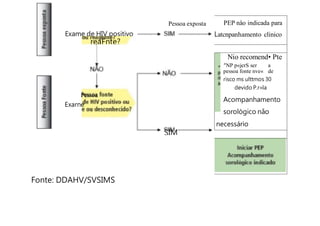
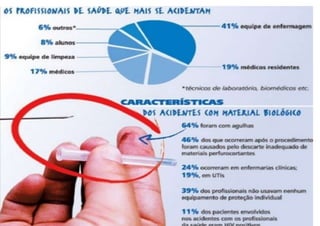
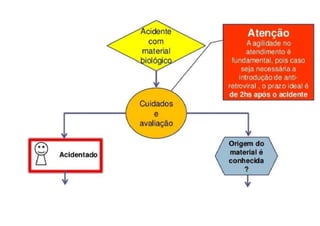
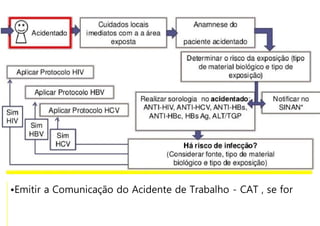
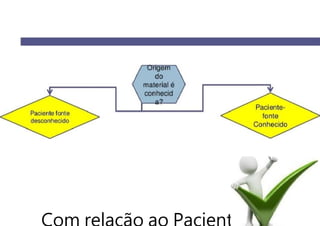
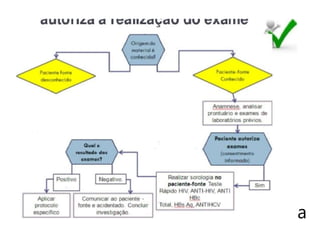
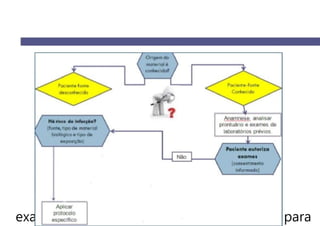
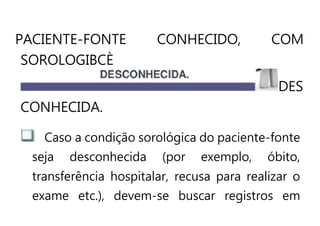
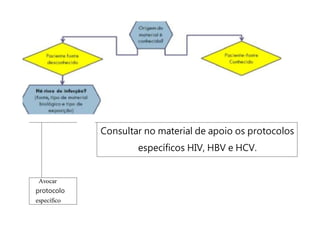
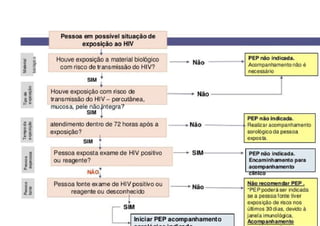
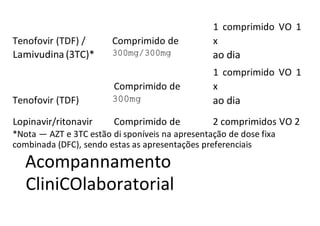
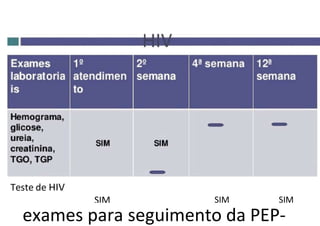
O documento discute a vigilância de acidentes de trabalho com materiais biológicos, promovendo campanhas educativas sobre biossegurança e prevenção de acidentes. Também aborda métodos de análise coletiva de acidentes e medidas para prevenir a reincidência, como o descarte adequado de materiais e evitar o reencape de agulhas.