O documento discute a epidemiologia da saúde mental e os desafios no atendimento a pacientes com transtornos mentais. Ele explica que 1 em cada 3 pessoas terá um episódio de transtorno mental em sua vida e que os Centros de Atenção Psicossocial (CAPS) são a principal estratégia para o tratamento, promovendo a integração social dos pacientes.













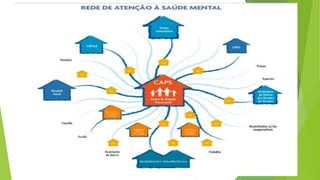
![ Os CAPS [...] farão o direcionamento local das políticas e programas de Saúde
Mental:
desenvolvendo projetos terapêuticos e comunitários,
dispensando medicamentos,
encaminhando e acompanhando usuários que moram em residências
terapêuticas,
assessorando e sendo retaguarda para o trabalho dos Agentes Comunitários de
Saúde e Equipes de Saúde da Família no cuidado domiciliar.](https://image.slidesharecdn.com/sademental3caps-240408131346-97a670e6/85/saude-mental-e-CAPS-sua-epistemologia-e-funcionamento-15-320.jpg)























