O documento aborda as relações de gênero e suas implicações na saúde das mulheres, enfatizando a importância de considerar especificidades e vulnerabilidades no cuidado de saúde. Destaca-se a necessidade de um atendimento mais humanizado, que respeite as singularidades das experiências femininas e reconheça a interseccionalidade de raça, etnia, idade, entre outros fatores. O módulo proposto visa capacitar os alunos a entender essas questões e aplicar esse conhecimento na prática de saúde.



![Catalogação elaborada na Fonte.
Ficha catalográfica elaborada pela Bibliotecária responsável:
Rosiane Maria - CRB-14/1588
U588g Universidade Federal de Santa Catarina. Centro de Ciências da Saúde. Departamento de
Saúde Pública. Curso de Atenção Integral à Saúde das Mulheres – Modalidade a Distância.
Gênero e vulnerabilidades na saúde das mulheres [Recurso eletrônico] / Universidade
Federal de Santa Catarina. Organizadoras: Michele de Freitas Faria de Vasconcelos... [et al]. -
Florianópolis: UFSC, 2017.
74 p. : il. color.
Modo de acesso: www.unasus.ufsc.br
Conteúdo do módulo: Unidade 1 – Relações de gênero e o cuidado em saúde. – Unidade 2
– Especificidades e vulnerabilidades na saúde das mulheres. – Unidade 3 – Perspectivas de
atenção à saúde das mulheres na atenção básica.
ISBN: 978-85-8267-108-5
1. Gênero e saúde. 2. Saúde das mulheres. 3. Vulnerabilidade e saúde. I. UFSC.
II. Vasconcelos, Michele de Freitas Faria de. III. Silva, Jeane Félix da. IV. Rodrigues, Ana María
Mujica. V. Warmling, Deise. VI. Título.
CDU: 613.9](https://image.slidesharecdn.com/m3-genero-comficha-pretoebranco-180404191345/85/Genero-e-vulnerabilidade-na-saude-da-mulher-4-320.jpg)
































![ 37
Especificidades e
vulnerabilidades na
saúde das mulheres
Gênero e vulnerabilidades na
saúde das mulheres
UN2
maternidades e hospitais, fatores estes as-
sociados ao desconhecimento dessas mu-
lheres sobre seus direitos de acesso aos
serviços e assistência à saúde humanizada
e de qualidade (BRASIL, 2015).
A partir desse contexto de vida e saúde das
mulheres, junto a mobilização e pressões dos
movimentos sociais relacionados às questões
da terra e do meio ambiente, emergiu a Política
Nacional de Saúde Integral das Populações do
Campo, da Floresta e das Águas (PNSIPCFA).
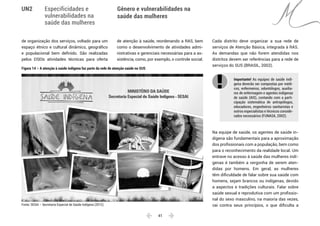
Figura 12 – Política Nacional de Saúde Integral das
Populações do Campo, da Floresta e das Águas: produto
dos movimentos sociais
Fonte: Ministério da Saúde (2013).
Essa política foi precedida por debates ricos
e intensos, com participação coletiva e re-
presentação de diversos segmentos sociais:
sociedade civil organizada, trabalhadores da
saúde, da academia e gestores, alcançando-
-se um produto legítimo e norteador do re-
conhecimento das necessidades de saúde
das referidas populações. Inicialmente, foi
instituída a Política Nacional de Saúde Inte-
gral das Populações do Campo, da Floresta
(PNSIPCF) pela Portaria no
2.866, de 2 de de-
zembro de 2011, assinada na 14a
Conferência
Nacional de Saúde, abrangendo a seguinte
população:
[...] povos e comunidades que têm seus
modos de vida, produção e reprodução
social relacionados predominantemente
com o campo, a floresta, os ambientes
aquáticos, a agropecuária e o extrati-
vismo, como: camponeses, agricultores
familiares; trabalhadores rurais assen-
tados e campados; comunidades de
quilombos; populações que habitam ou
usam reservas extrativistas; populações
ribeirinhas; populações atingidas por
barragens; outras comunidades tradi-
cionais (BRASIL, 2013).
Posteriormente, no II Encontro Nacional de
Saúde das Populações do Campo, da Flores-
ta e das Águas, as representações dos mo-
vimentos sociais da pesca artesanal e ma-
risqueiras reivindicaram a inserção do termo
‘águas’ junto à política, tendo em vista a ne-
cessidade de contemplar a diversidade entre
esta população, reconhecendo-se também
as especificidades das populações extrati-
vistas das águas, tais como marisqueiras, ri-
beirinhas e pescadoras. Para tanto, a Portaria
no
2.311, de 23 de outubro de 2014, instituiu
o termo ‘das águas’, renomeando a redação
para Política Nacional de Saúde Integral das
Populações do Campo e da Floresta e das
Águas (PNSIPCFA). Este foi um passo essen-
cial para que as desigualdades e iniquidades
em saúde se tornem visíveis e então se in-
tegrem ao processo de trabalho dos profis-
sionais atuantes serviços de saúde destas
comunidades.
Importante! A Política Nacional de Saú-
de Integral das Populações do Campo
e da Floresta e das Águas (PNSIPCFA)
é um marco histórico na saúde brasi-
leira, devido ao reconhecimento dos
determinantes sociais do campo sobre
](https://image.slidesharecdn.com/m3-genero-comficha-pretoebranco-180404191345/85/Genero-e-vulnerabilidade-na-saude-da-mulher-37-320.jpg)
![ 38
Especificidades e
vulnerabilidades na
saúde das mulheres
Gênero e vulnerabilidades na
saúde das mulheres
UN2
o processo saúde e doença dessas po-
pulações. Este foi um passo inicial, mas
que deve avançar continuamente, em
parceria com os movimentos sociais e
lideranças comunitárias, representati-
vas destes povos.
A PNSIPCFA norteia o SUS para o alcance
dessas populações, mas ainda há grandes
déficits estruturais e de serviços nessas co-
munidades. Para a superação desses desa-
fios, é necessário adotar estratégias inter-
setoriais que promovam a descentralização
da gestão, o fortalecimento da rede de aten-
ção à saúde, a ampliação da cobertura da
Atenção Básica, o fortalecimento da Rede
Cegonha, de programas de provimento de
médicos, como o Programa Mais Médicos, e
a implantação do Centro de Referência em
Saúde do Trabalhador Rural (CEREST-rural).
Como ponto fundamental da rede, devem-se
fortalecer os conselhos de saúde e demais
espaços participativos e de controle social
(SOARES et al. 2014).
2.4.2 Mulheres Indígenas
A população indígena brasileira é de 896.900
pessoas, de acordo com o Censo Demográ-
fico de 2010. Foram identificadas mais de
300 etnias, que falam mais de 274 línguas
distintas. Os povos indígenas estão pre-
sentes nas cinco regiões brasileiras, sendo
que 36,2% deles vivem em área urbana e
63,8% na área rural. Foram incluídos como
indígenas 817,9 mil pessoas que se declara-
ram indígenas no quesito cor ou raça, além
de 78,9 mil pessoas que residiam em terras
indígenas, e que mesmo declarando-se de
outra cor ou raça (principalmente pardos,
67,5%), consideravam-se indígenas devido
aos aspectos culturais e de vida, tais como
tradições, costumes, cultura e antepassados.
Há um equilíbrio na proporção entre os sexos,
sendo que há 100,5 homens para cada 100,0
mulheres (IBGE, 2010).
A estruturação e operacionalização do
Subsistema de Atenção à Saúde Indí-
gena, articulado com o Sistema Único
de Saúde (SUS), é de responsabilidade
do Ministério da Saúde desde agosto de
1999. Em 2002 foi lançada a Política de
Atenção à Saúde dos Povos Indígenas, cujo
objetivo é:
[...] garantir aos povos indígenas o
acesso à atenção integral à saúde, de
acordo com os princípios e diretrizes
do Sistema Único de Saúde, contem-
plando a diversidade social, cultural,
geográfica, histórica e política de modo
a favorecer a superação dos fatores
que tornam essa população mais vul-
nerável aos agravos à saúde de maior
magnitude e transcendência entre os
brasileiros, reconhecendo a eficácia
de sua medicina e o direito desses
povos à sua cultura (FUNASA, 2002,
p. 13).
Em relação à atenção à saúde da mulher, há
grandes desafios na assistência pré-natal, na
prevenção do câncer de colo de útero e das
IST/HIV/AIDS. Ainda, há insuficiência dos
dados epidemiológicos disponíveis para ava-
liação dos problemas de saúde das mulheres
indígenas. Diante deste cenário, a PNAISM
tem por finalidade a garantia da atenção in-
tegral às mulheres, atendendo as suas es-
pecificidades e vulnerabilidades em saúde,
considerando-se os aspectos socioculturais
e econômicos que interferem na sua saúde
(BRASIL, 2004).
](https://image.slidesharecdn.com/m3-genero-comficha-pretoebranco-180404191345/85/Genero-e-vulnerabilidade-na-saude-da-mulher-38-320.jpg)


















![ 58
Gênero e vulnerabilidades na
saúde das mulheres
UN3 Perspectivas de atenção
à saúde das mulheres na
Atenção Básica
ampliações nos territórios existenciais das
pessoas. Parte-se do entendimento de que
profissionais de saúde e usuárias são prota-
gonistas de um projeto de vida que começa
a ser gestado no cotidiano dos serviços de
saúde: produzir modos de cuidar como mo-
dos de desnaturalizar evidências e lugares
comuns no que se refere à mulher, ao gêne-
ro, à saúde das mulheres, tecer coletivamen-
te um cuidado,
[...] de modo que certas frases não
possam mais ser ditas tão facil-
mente, ou que certos gestos não
mais sejam feitos sem, pelo me-
nos, alguma hesitação; contribuir
para que algumas coisas mudem
nos modos de perceber e nas ma-
neiras de fazer; participar desse
difícil deslocamento das formas
de sensibilidade e dos umbrais de
tolerância (Foucault, 2006, p. 347).
Talvez possamos dizer que estamos propondo
subverter protagonismos de (tristes) histórias
de formatações de (nossas) vidas individuais e
grupais em co-agonismos, ou seja, na produ-
ção coletiva de espaços de discussão, interfe-
rência e experimentação de outros modos de
subjetivação, outras formas de viver gênero e
fazer cuidar da saúde das mulheres com mu-
lheres. Nesse sentido, protagonismo (ou co-a-
gonismo) não é algo que se possa dar a alguém,
não é um presente, algo que se possa passar de
uma pessoa para outra. Protagonismo é algo
que se exerce e que se tece em relação, e algu-
mas pessoas, por diferentes razões, aprendem
a protagonizar ou a participar ativamente nos
diferentes espaços onde se inserem.
Um cuidado baseado num
olhar singular, pautado na
articulação entre contextos
de vulnerabilidade, modos
de cuidado, protagonização
da vida pelas mulheres.
Um cuidado que tateie um
outro modo de acompanhar
essa mulher, usuária dos
serviços de saúde,
produzindo saúde e
aberturas em nossas
subjetividades,
sociabilidades e feituras
de gênero.
O cuidado integral pode ser:
](https://image.slidesharecdn.com/m3-genero-comficha-pretoebranco-180404191345/85/Genero-e-vulnerabilidade-na-saude-da-mulher-58-320.jpg)










![ 69
DA SILVA, E. F.; LUZ, A. M. H.; CECCHETTO, F. H. Materni-
dade atrás das grades. Enfermagem em Foco, Brasília, v. 2,
n. 1, p. 33-37, 2011.
DELZIOVO, C. et al. Atenção à saúde da mulher privada de
liberdade [recurso eletrônico]. Florianópolis: Universidade
Federal de Santa Catarina, 2015.
ESCÓSSIA, L.; VASCONCELOS, M. Vulnerabilidade social e
usos de drogas: levantamento institucional sobre perfil so-
cioeconômico de usuários de álcool e outras drogas. Pes-
quisa desenvolvida para o Governo do Estado de Sergipe;
Secretaria Estadual de Inclusão, Desenvolvimento e Assis-
tência Social (SEIDES), com financiamento da Organização
das Nações Unidas para a Educação, a Ciência e a Cultura
(UNESCO). 2014.
FARIA, N. M. X.; FASSA, A. G.; FACCHINI, L. A. Intoxicação
por agrotóxicos no Brasil: os sistemas oficiais de infor-
mação e desafios para realização de estudos epidemio-
lógicos. Ciência e Saúde Coletiva, Rio de Janeiro, v. 12,
n. 1, p. 25-38, mar. 2007. Disponível em: <http://dx.doi.
org/10.1590/S1413-81232007000100008>. Acesso em:
15 out. 2016.
FÉLIX, J. “Quer teclar?”: aprendizagens sobre juventudes
e soropositividades através de bate-papos virtuais (Tese
de Doutoramento). Faculdade de Educação, Programa de
Pós-Graduação em Educação, Universidade Federal do Rio
Grande do Sul. Porto Alegre, 2012.
FERREIRA, L. O. Saúde e relações de gênero: uma reflexão
sobre os desafios para a implantação de políticas públicas
de atenção à saúde da mulher indígena. Ciência e Saúde
Coletiva, Rio de Janeiro, v. 18, n. 4, p. 1151-1159, abr.
2013.Disponívelem:<http://dx.doi.org/10.1590/S1413-8
1232013000400028>. Acesso em: 15 dez. 2016.
FOUCAULT, Michel. Mesa-redonda em 20 de maio de 1978.
In: MOTTA, M. B. (Org.). Ditos & Escritos IV: estratégia, sa-
ber-poder. Rio de Janeiro: Forense Universitária, p. 335-
351, 2006.
GARCIA, M. R. V. “Dragões”: gênero, corpo, trabalho e vi-
olência na formação da identidade entre travestis de baixa
renda. (Tese de Doutoramento). Instituto de Psicologia.
Universidade de São Paulo. São Paulo, 2007.
GELEDÉS. Instituto da Mulher Negra. Racismo Institucio-
nal: uma abordagem conceitual. Disponível em: <http://
www.andi.org.br/sites/default/files/legislacao/Racis
mo%20Institucional%20uma%20abordagem%20concei
tual.pdf > Acesso em: 13 maio 2016.
GONZALEZ, L. A mulher negra na sociedade brasileira. In:
LUZ, M. (Org.) O lugar da mulher. Rio de Janeiro: Graal,
1982.
GROSSI, M. P. Velhas e novas violências contra a mulher:
15 anos de lutas e estudos feministas. Revista Estudos Fe-
ministas, v. esp., p. 473-484, 1994.
GUIZARD, F.; PINHEIRO, R. Cuidado e integralidade por
uma genealogia de saberes e práticas no cotidiano. In:
PINHEIRO, R.: MATTOS, R. A. (Org.). Cuidado: as frontei-
ras da integralidade. Rio de Janeiro: IMS/UERJ, p. 21-36,
2004.
IBGE. Instituto Brasileiro de Geografia e Estatística. Cen-
so demográfico 2010: características gerais dos indíge-
nas [acesso em 2015 Jan 23]. Disponível em: <ftp://ftp.
ibge.gov.br/Censos/Censo_Demografico_2010/Caracte
risticas_Gerais_dos_Indigenas/pdf/Publicacao_completa.
pdf>. Acesso em: 22 dez. 2016.
_____. Pesquisa Nacional de Saneamento Básico 2008. Rio
de Janeiro: Instituto Brasileiro de Geografia e Estatística,
2010.
JESUS, J. G. Orientações sobre identidade de gênero: con-
ceitos e termos. Brasília, 2012.
Referências](https://image.slidesharecdn.com/m3-genero-comficha-pretoebranco-180404191345/85/Genero-e-vulnerabilidade-na-saude-da-mulher-69-320.jpg)