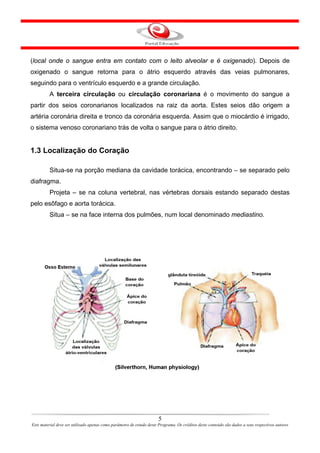
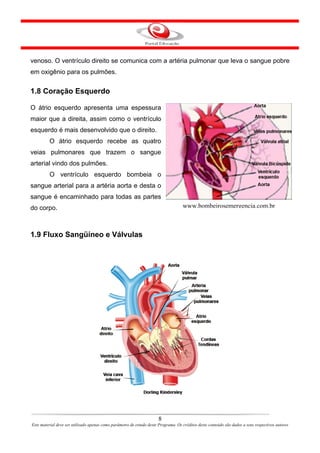
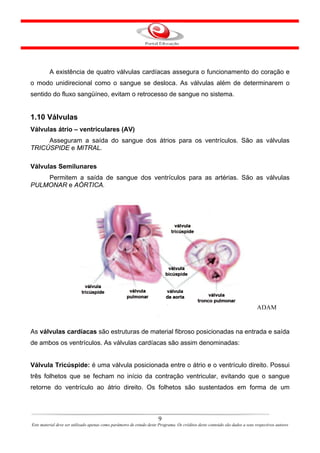
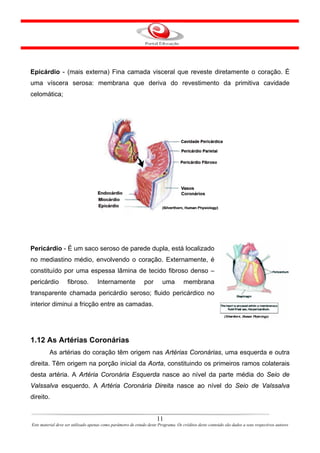
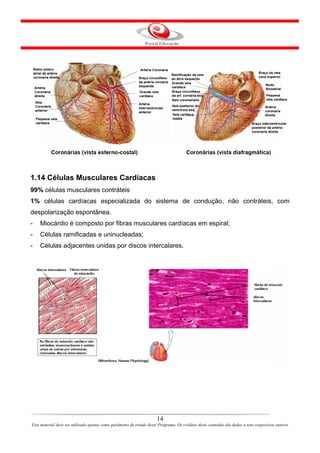
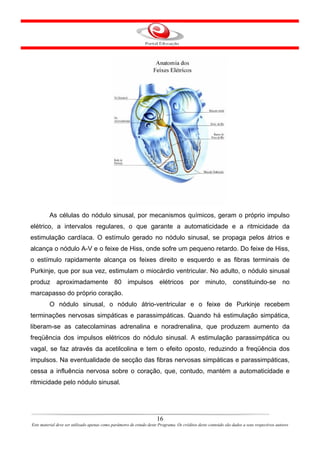
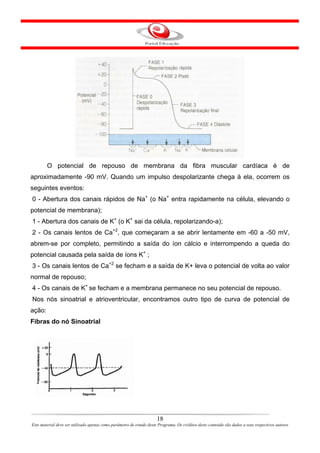
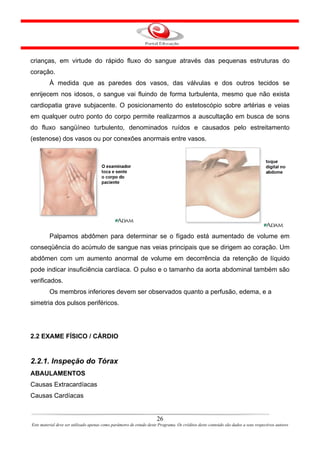
Este documento descreve o primeiro módulo de um curso de enfermagem em cardiologia. O módulo apresenta informações sobre o sistema circulatório, incluindo a anatomia e fisiologia do coração, circulações pulmonar e sistêmica, localização e estrutura do coração, e válvulas cardíacas.