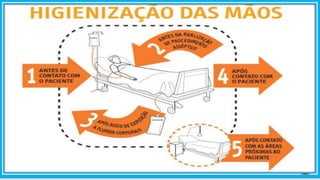
O documento discute estratégias para segurança do paciente, incluindo a higienização das mãos, identificação do paciente e comunicação efetiva. Também fornece recomendações para prevenção de quedas, como avaliação do risco individualizado e orientação do paciente sobre fatores de risco.



























































![REFERÊNCIAS
1- Klevens RM, Edwards JR, Richards CL, Horan TC, Gaynes RP, Pollock DA, Cardo DM. Estimating health care-associated
infections and deaths in U.S. hospitals, 2002.
2- Public Health Rep. 2007 Mar-Apr;122(2):160-6. 2 Centers for Medicare and Medicaid Services (CMS) (US). Medicare
program; changes to the hospital inpatient prospective payment systems and fiscal year 2008 rates. Fed Regist. 2007 Aug
22;72(162):47129-8175.
3- Emergency Care Research Institute (ECRI); Institute for Safe Medication Practice (ISMP). Use of color-coded patient
wristbands creates unnecessary risk. Patient Safety Advisory. 2005 Dec 14 [acesso em 2013 Mar 15];2 Suppl, 2:4p. Disponível
em: http://www.psa.state.pa.us/psa/lib/psa/advisories/v2_s2_sup__advisory_dec_14_2005.pdf.
4- 2 Martino LC. De qual comunicação estamos falando? In: Hohlfeldt A, Martino LC, França VV, organizadores. Teorias da
comunicação: conceitos, escolas e tendências. 11ª ed. Porto Alegre (BR): Vozes; 2011. p.11-25.
5- Sociedade Brasileira de Geriatria e Gerontologia (BR). Projeto diretrizes: quedas em idosos: prevenção [Internet]. São
Paulo; 2008 [acesso em 2013 Fev 21]. Disponível em: www.projetodiretrizes.org.br/projeto_diretrizes/082.pdf .
6- Joint Commission International. Pressure ulcers (stage III and IV decubitus ulcers). Oakbrook Terrace, IL: The Joint
Commission [data desconhecida] [acesso em 2013 Mar 16]. Disponível em: http://www.jcrinc.com/Pressure-Ulcers.
7- College of Nurses of Ontario (CA). Practice standard: medication. Toronto (CA); 2008 [acesso em 2013 Fev 21]. Disponível
em: http://www.cno.org/en/learn-about-standards-guidelines/publications-list/list-of-all-publications.
8- Harada MJCS, Rêgo RC. Complicações locais da terapia intravenosa. In: Harada MJCS, Pedreira MLG, organizadoras.
Terapia intravenosa e infusões. São Caetano do Sul, SP: Yendis Editora; 2011. p. 419-443.
9- Rede Brasileira de Enfermagem e Segurança do Paciente Estratégias para a segurança do paciente : manual para
profissionais da saúde / Rede Brasileira de Enfermagem e Segurança do Paciente. – Porto Alegre : EDIPUCRS, 2013. 132 p.](https://image.slidesharecdn.com/seguranadopaciente-171007135224-230926065906-d85521df/85/seguranadopaciente-171007135224-pdf-66-320.jpg)