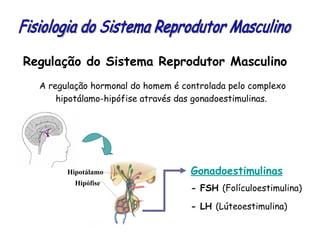
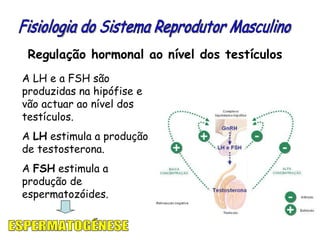
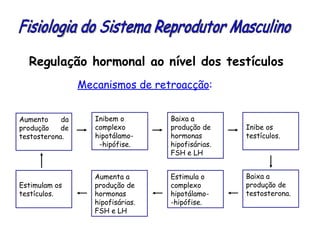
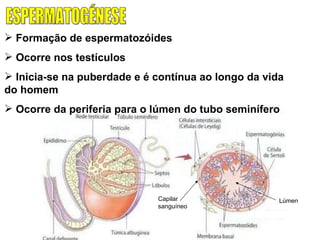
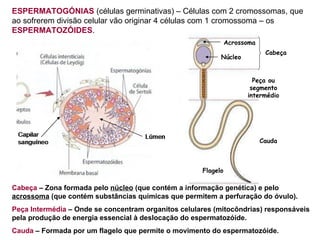
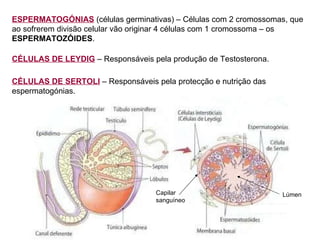
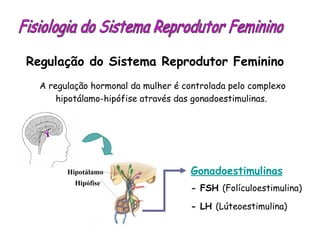
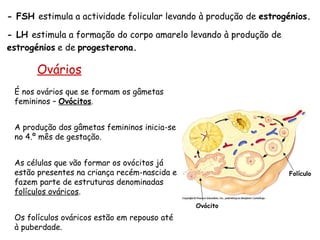
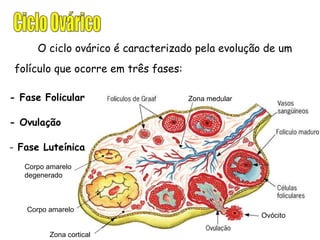
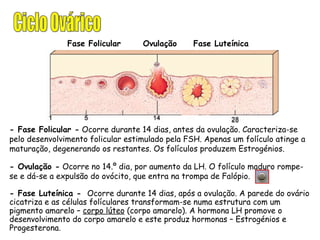
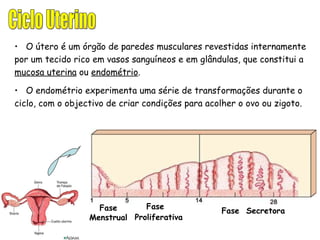
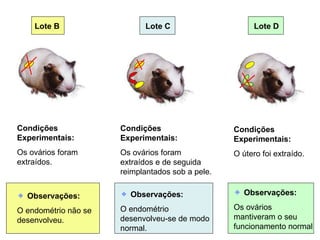
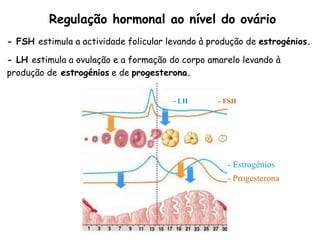
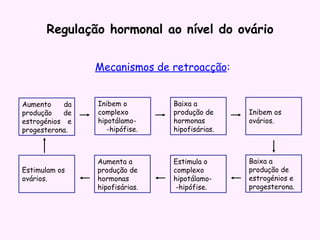
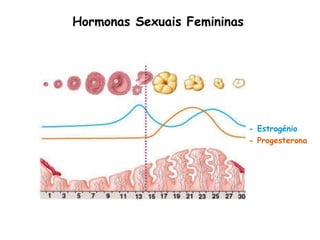
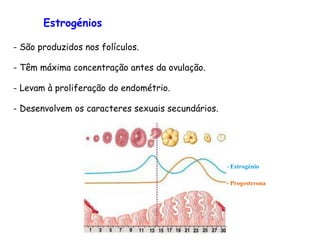
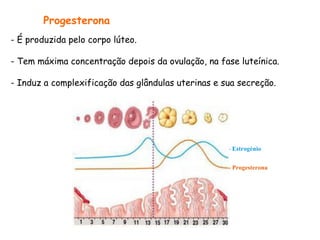
O documento descreve a fisiologia dos sistemas reprodutores masculino e feminino. Detalha a espermatogênese e o ciclo menstrual, incluindo a regulação hormonal dos ovários e testículos pelas gonadoestimulinas FSH e LH secretadas pela hipófise. Explica também as fases do ciclo ovárico e uterino e as principais hormonas sexuais masculinas e femininas.