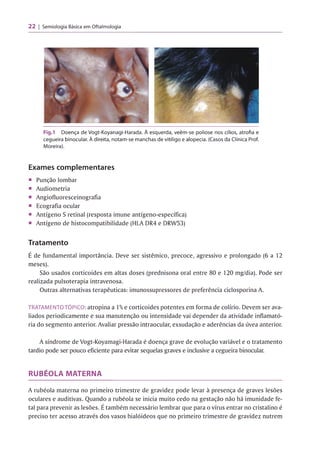
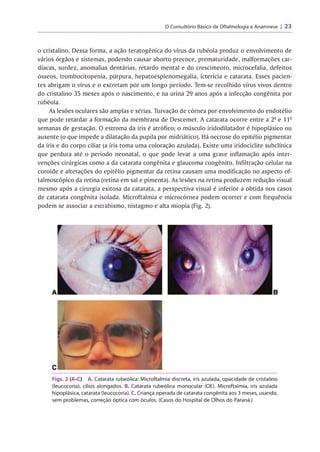
O documento apresenta um guia para o exame oftalmológico básico, incluindo:
1) Os equipamentos necessários para um consultório oftalmológico básico.
2) A importância da anamnese no exame oftalmológico e os principais tópicos a serem cobertos.
3) Uma breve discussão sobre a avaliação das vias ópticas e alterações visuais.