Tecido Ósseo
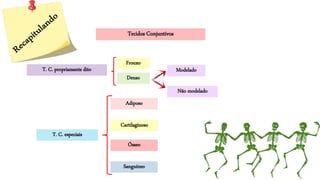
- 1. Tecidos Conjuntivos T. C. propriamente dito Frouxo Denso Modelado Não modelado T. C. especiais Adiposo Cartilaginoso Ósseo Sanguíneo
- 3. TECIDO ÓSSEO
- 4. TECIDO ÓSSEO Tecido conjuntivo especializado com matriz extracelular calcificada , contendo as células que secretaram. Principal constituinte do esqueleto
- 5. Suporte; Sustenta o corpo, apoia os músculos; Atua como alavanca junto aos músculos; Proteção de tecidos moles e órgãos vitais; Formação do sangue (medula óssea); Uma das substâncias mais duras do corpo; Dinâmico, remodela segundo as tensões aplicadas sobre ele; Maior depósito de minerais do corpo (99%=fosfato, cálcio), etc; Manutenção da concentração de íons nos líquidos corporais; Absorção de toxinas e metais. Tecido Ósseo Funções Tensão Pressão ReabsorçãoFormação
- 6. - Endocondral Histogênese do osso Durante o desenvolvimento embrionário a formação do osso pode-se dar de duas maneiras - Intramembranosa
- 7. A calcificação da matriz dá origem a zonas ou pontos de ossificação e as células aí aprisionadas são agora osteócitos. Resultam assim laminas ósseas irregulares que aos poucos crescem e se fundem. Ocorre no interior de uma membrana de tecido, dando origem a ossos chatos, como os do crânio; Inicialmente, o tecido conjuntivo mesenquimático torna-se vascularizado e os grupos de que aí se diferenciam formam o osteóide, que é a matriz colagena descalcificada; Ossificação Intramembranosa
- 8. Pele Tecido conjuntivo Osso esponjoso Tecido conjuntivo Intramembranosa
- 9. Mesênquima Fibra colágena Matriz (osteóide) OsteócitosOsteblastos Tecido ósseo primário Ossificação Intramembranosa
- 11. Endocondral Finalmente as células osteogênicas formam osteoblastos que produziram matriz óssea sobre os restos de cartilagem hialina calcificada. A ossificação endocondral ocorre utilizando uma peça de cartilagem hialina como molde; Os condrócitos se hipertrofiam, a matriz cartilaginosa é reduzida e mineralizada, os condrócitos morrem por apoptose, as cavidades deixadas pelos condrócitos são invadidas por capilares sanguíneos e células osteogênicas vindos do tecido conjuntivo adjacente;
- 13. ESTRUTURA ÓSSEA Os ossos podem ser classificados segundo a sua forma anatômica como: Longos Curtos Chatos IrregularesSesamóides
- 14. Ossos curtos possuem aproximadamente a mesma largura e o mesmo comprimento (p.ex., ossos do carpo do punho). Ossos sesamóides formam-se dentro de tendões, onde aumentam a capacidade mecânica do músculo (p.ex., patela) transversal a uma articulação. Ossos longos possuem um corpo situado entre duas cabeças (p.ex., tíhia). Ossos chatos são achatados, delgados e semelhantes a uma placa (p.cx., ossos que formam a caixa craniana). Ossos irregulares têm uma forma irregular, que não pode ser incluída em nenhuma das outras classes (p.ex., ossos esfenóide e etmóide do crânio). ESTRUTURA ÓSSEA
- 15. O corpo de um osso longo é denominado diáfise, e as extremidades articulares são denominadas epífises. Placa epifisária, cartilaginosa, separa a diáfise da epífise. A extremidade articular do osso é dilatada e esculpida de modo a se articular com sua contraparte óssea da articulação. ESTRUTURA ÓSSEA
- 16. A área de transição entre a placa epifisária e a diáfise é denominada metáfise, onde ficam localizadas colunas de osso esponjoso. A placa epifisária e a metáfise são responsáveis pelo crescimento do osso em comprimento. ESTRUTURA ÓSSEA
- 17. ESTRUTURA ÓSSEA A superfície da extremidade articular é coberta somente por uma delgada camada de osso compacto, sobrejacente ao osso esponjoso. Em cima desta camada fica a cartilagem hialina articular, altamente polida, que reduz a fricção ao movimentar-se contra a cartilagem articular da contraparte óssea da articulação.
- 18. A diáfise é coberta pelo periósteo, exceto nos locais onde tendões e músculos se inserem no osso; O periósteo é um tecido conjuntivo denso não-modelado, rico em fibras colágenas, que cobre a superfície externa do osso e nele se insere por meio das fibras de Sharpey. Osso compacto Osso esponjoso EndósteoPeriósteo Não há periósteo nas superfícies ósseas cobertas pela cartilagem articular e nos ossos sesamóides (p.ex., patela);
- 19. Hospeda a medula óssea (Cavidade da medula). As superfícies externas e internas são cobertas pelo periósteo pelo endósteo, respectivamente – membranas conjuntivas *(Células osteogênicas) OSSOS Tecido Ósseo
- 20. - A camada celular interna possui células osteoprogenitoras e osteoblastos. O periósteo é composto por duas camadas: -A camada fibrosa externa ajuda a distribuir o suprimento vascular e nervoso para o osso;
- 21. Primário – é o osso imaturo, primeiro osso a se formar (desenvolvimento fetal e reparação óssea). É rico em osteócitos e feixes de fibra colágeno ñ modelado, apresenta lacunas grandes e arredondadas. Ocorre normalmente no osso alveolar e nos pontos de união dos tendões. ESTRUTURA ÓSSEA Secundário – constitui a maior parte do esqueleto do adulto. Substitui o osso primário. É composto por lamelas concêntricas com 3 a 7m de espessura. Os osteócitos estão dispostos em lacunas em intervalos regulares entre as lamelas. O colágeno está organizado de forma lamelar, sendo este mais forte que o primário. Segundo o tipos do Osso
- 22. Osso Compacto – Apresenta-se constituído de + de 30% de massa óssea e está organizado em lamelas ou osteons (Sist. Havers). ESTRUTURA ÓSSEA Segundo a configuração macroscópica: Osso Esponjoso – formado por espículas ou trabéculas, sendo formado por osso primário ou secundário, mas em adulto somente por osso secundário. A quantidade de espaço interósseo varia de 30 a 90%.
- 23. São conjuntos de cilindros formados por lamelas concêntricas, dispostas ao redor de um espaço neuro-vascular. Estes osteons podem se bifurcar. São revestidos por osteoblastos e células progenitoras. ESTRUTURA ÓSSEA Sistemas de Canais de Havers
- 24. Canalículos >> liquido extracelular >> nutrição dos osteócitos e troca de íons e moléculas Matriz Óssea Não há difusão de substâncias pela matriz óssea;
- 25. Ligando os Canais de Havers e perpendicular a estes, encontram-se os Canais de Volkmann. O sistema de nutrição do tecido ósseo por difusão através dos vasos sanguíneos dos Canais de Havers, não é muito eficiente limitando assim a quantidade de lamelas dos Sistemas de Havers (de 4 a 20 camadas). ESTRUTURA ÓSSEA Sistemas de Canais de Havers
- 26. Externas – localizadas abaixo do periósteo, é a região mais externa das epífises. Nas diáfises possuem as fibras de Sharpey que as prende ao periósteo. internas – envolvem a cavidade da medula óssea, sendo revestidas pelo periósteo. ESTRUTURA ÓSSEA O osso compacto é composto por lamelas delgadas que formam Sistemas Lamelares Lamelas Circunferênciais
- 27. Os cristais de Hidroxiapatita estão depositados em regiões lacunares das fibras de colágeno e suas extremidades livres atraem moléculas de água que formam uma Capa de Hidratação, que auxilia na troca de íons com o fluido extracelular. Apresenta componentes orgânicos e inorgânicos Matriz Óssea Componentes Orgânicos: Representa 35% do peso seco do osso; 80 a 90% de sua constituição >>>> fibras de colágeno do Tipo I; Componentes Inorgânicos: Constitui 65% do peso seco do osso (cálcio e fósforo na forma de cristais de hidroxiapatita); bicarbonato, citrato, magnésio, sódio e potássio.
- 28. Possuem também: glicosaminoglicanos sulfatados, proteoglicanos, agrecanos e glicoproteinas (Osteocalcina, osteopontina e sialoproteina). Quando perde seu componente orgânico >>>> fica quebradiço Dureza do osso >>> associação dos cristais de hidroxiapatita com fibras de colágeno. Osso descalcificado >>> fica flexível. Matriz Óssea Componentes Inorgânicos: Componente Orgânico:
- 29. composta de fibras e substância fundamental (S.F). Fibras são do tipo colágeno I S. F. é rica em proteoglicanos e glicoproteinas (Osteonectina, osteocalcina, osteopontina e sialoproteina). Suas células são: Osteoprogenitoras; Osteoblastos, Osteócitos e Osteoclastos. Tecido Ósseo Matriz extracelular
- 30. Condroblasto Osteoblasto Osteóide Osteócito OsteócitoCondrócito CFU Monócito Macrófago Osteoclasto Diferenciação Diapedese Fusão Fagocitose Células mesenquimatosas Célula progenitora FibroblastoCÉLULAS DO OSSO
- 32. São grandes e multinucleadas (150m; até 50 núcleos). Citoplasma acidófilo. Ocupam depressões rasas denominadas de lacunas de Howship > zonas de reabsorção. CÉLULAS DO OSSO Osteclastos Origem de células precursoras da medula óssea (Cél progenitora granulócito-macrófago). Responsáveis pela reabsorção do osso.
- 33. Os osteoclastos ativos podem ser divididos em 3 Regiões: Zona Basal, Borda Ondulada (pregueada), Zona Clara. CÉLULAS DO OSSO Osteclastos
- 34. Zona Basal: Mais distante da lacuna, abriga o núcleo e as organelas; Borda pregueada: Porção celular que está diretamente envolvida com a reabsorção óssea; Zona Clara: Região celular que envolve, imediatamente a zona pregueada. Apresenta filamentos de actina CÉLULAS DO OSSO Osteclastos
- 35. O controle hormonal da reabsorção óssea é feito por dois hormônios : paratireoidiano - PTH e a calcitonina.** CÉLULAS DO OSSO Osteoclastos A reabsorção se dá pela liberação de ácidos orgânicos que dissolvem a porção mineral e aumentam a atividade das enzimas lisossômicas > as hidrolases ácidas hidrolisam a matriz orgânica ativamente.
- 36. Podem diferenciar-se em osteoblastos e células condrogênicas. CÉLULAS DO OSSO Células Osteoprogenitoras Origem - células mesenquimatosas São mais ativas na fase de crescimento Mantém sua capacidade de realizar mitoses; Localização: camada interna do periósteo, no endósteo e no revestimento dos Canais de Havers São fusiformes, Núcleo oval, Citoplasma escasso REG escasso e Golgi pouco desenvolvido, mas com muitos ribossomos livres
- 37. Têm origem nas células osteoprogenitoras. Sintetizam componentes orgânicos da matriz, inclusive glicoproteinas, colágeno e proteoglicanos. Localizam-se nas superfícies dos ossos, sob a forma de uma lâmina de células cubóides a colunares. CÉLULAS DO OSSO Osteoblastos
- 38. Emitem prolongamentos que se ligam a outros osteoblastos (curtos) e a osteócitos (longos). CÉLULAS DO OSSO Osteoblastos Célula polarizada: organelas em polo oposto à porção secretora. REG abundante, Golgi desenvolvido e muitas vesículas de secreção.
- 39. Quando os osteoblastos superficiais deixam de produzir matriz (quiescentes) são denominados de Células do Revestimento Ósseo. CÉLULAS DO OSSO Osteoblastos Os osteoblastos e os osteócitos estão separados da matriz calcificada por uma fina camada de matriz não calcificada denominada de osteóide.
- 40. Através de Junções Comunicantes os prolongamentos dos osteócitos se comunicam entre si e trocando íons e moléculas. CÉLULAS DO OSSO Osteócitos São células ósseas maduras derivadas de osteoblastos; Ocupam lacunas dentro da matriz óssea calcificada; Produzem finas expansões que se irradiam pela matriz calcificada, por pequenos canalículos, em todas as direções;
- 41. O espaço entre o plasmalema e as paredes da lacuna >>Espaço Periosteocístico >> ocupado por fluido extracelular > manutenção do nível de Ca+ no sangue. CÉLULAS DO OSSO Osteócitos As lacunas e os canalículos contêm líquido extracelular que atua na nutrição das células. Núcleo chato, poucas organelas, REG escasso e Golgi pouco desenvolvido. Secretam substâncias para a manutenção do osso e também atuam na remodelação óssea.
- 42. Rompimento do tecido ósseo e formação do periósteo Reparo ósseo
- 43. Resumo -Células 1. Osteoprogenitoras: células indiferenciadas 2. Osteoblastos: sintetizam matriz extracelular 3. Osteócitos: células maduras (¯ síntese) 4. Osteoclastos: células gigantes – reabsorção -Matriz Extracelular Mineralizada (Tecido Rígido) Histogenese: Intramembranosa/Endocondral Estrutura Ossea: Forma anatômica: -longos (Diafise, epífise, metáfise) -curtos -chatos -sesamóides -irregulares Tipo de osso: -primário -Secundário Conf. Macroscopica: -Esponjoso -Compacto Canais de havers/Wolkmann e canalículos Matriz Óssea: Componentes orgânicos e inorgânicos
- 44. Até a próxima